Бронхиальный свищ |
||
 |
 |
Оглавление
|
Бронхиальный свищБронхиальный свищ (fistula bronchi alis) — стойкий патологический канал, посредством к-рого просвет бронхиального дерева сообщается с плевральной полостью, с полостью кожи грудной стенки или просветом внутреннего органа (пищевод, желудок, желчные пути и др.). Классификация. Различают врожденные и приобретенные Б. с. Приобретенные Б. с. подразделяют одиночные и множественные; в каждой из этих групп могут быть свищи главного, долевого, сегментарного, субсегментарного и более мелких бронхов; последние иногда называют альвеолярными свищами. Одной из разновидностей множественных Б. с. является так наз. решетчатое лёгкое. Под этим термином понимают множественные бронхо-плевральные или бронхо-кожные (бронхо-торакальные) свищи на значительном по площади участке лёгкого или грудной стенки. В зависимости от анатомических особенностей различают бронхо-плевральные свищи, бронхо-кожные (или бронхо-плевро-кожные) и бронхо-органные. Среди приобретённых Б. с. выделяют группу, являющуюся в мирное время наиболее многочисленной и имеющую наибольшее практическое значение, — послеоперационные Б. с. Последние по времени возникновения подразделяют на острые, возникающие в первые 48 час. после операции, ранние, возникающие в первые 2 нед., поздние, формирующиеся в более отдалённые сроки. Статистика. До первой половины 20 в. сообщения о Б. с. ограничивались описанием отдельных патолого-анатомических находок или казуистических наблюдений. С 40-х годов 20 в. количество наблюдений Б. с. значительно увеличилось, что связано с учащением случаев огнестрельных ранений грудной клетки и развитием хирургии лёгких. Частота врожденных сообщений между трахео-бронхиальным деревом и пищеварительным трактом, по данным Поттса (W. Potts, 1959), составляет примерно 0,03% от числа всех новорождённых, причём большая часть приходится на трахеопищеводные свищи. Бронхо-пищеводные свищи встречаются реже. По сводной статистике А. П. Антиповой, к 1968 г. в мировой литературе описано ок. 250 наблюдений бронхо-органных свищей. Следует иметь в виду, что все заболевания, сопровождающиеся развитием спонтанного пневмоторакса, — буллы и кисты лёгкого, стафилококковая деструкция лёгкого — фактически осложняются развитием Б. с. Эхинококкоз печени в 0,4—1,8% осложняется развитием желчно-бронхиальных свищей (Р. В. Кузнецов, 1924). Травматические Б. с. в военное время составили 0,9% среди проникающих ранений грудной клетки (Ю. Ю. Джанелидзе), в мирное время они редки. Наиболее часто встречающиеся послеоперационные Б. с, по данным различных авторов, наблюдаются у 2—30% больных, перенёсших резекцию лёгкого. Этиология. Развитие дыхательной и пищеварительной систем из общей закладки обусловливает возможность образования патологического сообщения между бронхиальным деревом и верхним отделом пищеварительного тракта. Причины образования врождённых Б. с. неясны. По всей видимости они связаны не столько с наследственными, сколько с эндо- и экзогенными факторами, влияющими на развитие плода (авитаминоз, травма, радиация и др.). Приобретённые Б. с. могут быть следствием распада раковой опухоли, деструкции лёгочной ткани при специфической (туберкулёз, сифилис, актиномикоз) и неспецифической инфекции (абсцесс лёгкого, стафилококковая деструкция лёгкого), а также спонтанного пневмоторакса, эхинококкоза легкого и др. Наиболее частой причиной приобретенных Б. с. являются осложнения операций на лёгких. На развитие послеоперационных Б. с. оказывает влияние ряд факторов: недостаточная герметичность культи бронха, воспалительно-дистрофические изменения в стенке бронха, инфицирование плевральной полости, некроз ушитого края культи бронха, излишняя длина бронхиальной культи, характер и продолжительность заболевания, распространённость патологического процесса и участие в нем стенки бронха, состояние реактивности и сопротивляемости организма, сопутствующие заболевания. По мнению большинства авторов, Б. с. в 1½ раза чаще образуются после частичных резекций лёгкого, чем после пульмонэктомий. В группе бронхо-органных свищей сравнительно часто встречается бронхонодулярный свищ, возникающий как результат патологических изменений в лимф, узлах бронхо-пульмональной группы, при к-рых некроз стенки бронха и выпадение в его просвет частиц лимф, узла приводят, с одной стороны, к образованию бронхолита (см. Бронхолитиаз), а с другой — к образованию небольшой сообщающейся с бронхом полости. |
Патологоанатомические изменения при Б. с. зависят от обширности и длительности воспалительного процесса или степени разрушения тканей другим патологическим процессом (рак, травматические повреждения и пр.) и характеризуются выраженными воспалительными изменениями с участками некроза и развитием соединительной ткани в стенке бронха.
Механизм формирования приобретённого Б. с. состоит в следующем: первоначальный дефект в стенке бронха (после травмы, несостоятельности культи бронха после операции и пр.) окружается грануляциями, цилиндрический эпителий слизистой оболочки постепенно замещается многослойным плоским, зачастую ороговевающим; в подслизистом слое происходит усиленный рост фиброзной ткани, лимфоидная инфильтрация; эпителий слизистой оболочки разрастается за пределы бронхиальной стенки и может срастаться с плеврой, кожей, стенкой пищевода или желудка и т. п. Стенки свища делаются ригидными, а в хряще бронха наступают дегенеративные изменения.
Клиническая картина при Б. с. зависит от причины его образования, анатомической характеристики, наличия сопутствующих заболеваний, состояния защитных сил организма и др.
Клиника бронхо-органных свищей определяется сообщением бронха с тем или иным внутренним органом и зависит от патоморфологических особенностей свища. При широком бронхо-пищеводном свище часто возникает кашель во время еды, иногда сопровождающийся цианозом, удушьем, в лёгких после еды выслушиваются влажные хрипы. Реже встречается кровохарканье, рвота с кровью, ослабление голоса. При желчно-бронхиальных свищах в мокроте определяется примесь желчи.
Клиническая картина бронхо-кожных (бронхо-торакальных) свищей зависит от вида (губовидный, каналовидный) и диаметра свища. Губовидные свищи чаще возникают после ранений легкого, пневмотомии, при облитерированной плевральной полости. Такие свищи небольшого диаметра, обычно не сопровождаются тяжёлыми клиническими проявлениями; при свищах большого диаметра снятие окклюзионной повязки может вызвать цианоз, одышку; как только наружное отверстие свища закрывают, эти явления исчезают.
При большом диаметре свища вследствие выхождения воздуха через свищ уменьшается громкость голоса, вплоть до полной афонии. Раздражение стенок свища (холодный воздух, прикосновение зондом, одеждой) вызывает рефлекторный кашель.
Каналовидные бронхо-кожные свищи, имеющие длинный извитой ход, плохо дренируют полость, с к-рой сообщаются, что вызывает задержку гнойного отделяемого и, как следствие, явления гнойной интоксикации. На коже грудной стенки можно видеть наружное отверстие свища, обычно с разрастанием грануляций в окружности.
Клиника бронхо-плевральных (в подавляющем большинстве послеоперационных) свищей в основном зависит от сроков образования свища.
Острый культевой бронхо-плевральный свищ клинически проявляется как травматический инфицированный пневмоторакс (см.). Больной обычно находится в тяжёлом состоянии, беспокоен, жалуется на боли и чувство стеснения в груди, одышку. Кожные покровы бледные, покрыты холодным липким потом. Иногда отмечается подкожная эмфизема.
Повышение температуры и изменения крови указывают на развитие острой гнойной инфекции. Дыхание затруднённое, учащённое, поверхностное; тахикардия, слабое наполнение пульса. Изнуряющий кашель, зачастую с откашливанием содержимого плевральной полости; при наличии дренажа в плевральной полости через него выделяется воздух.
Клиническое течение ранних послеоперационных Б. с. менее бурное. Температура повышается до 38—38,5°, одышка умеренная, сдвиги в гемограмме менее выражены, кашель со слизисто-гнойной или сукровичной мокротой, иногда с выделением плеврального содержимого. При введении в плевральную полость лекарственных веществ вкус и запах их больной ощущает при выдохе. Появлению ранних Б. с. обычно предшествуют другие лёгочно-плевральные осложнения: пневмония, эмпиема, коллапс или ателектаз лёгкого.
Развитие поздних послеоперационных Б. с. происходит обычно на фоне обострения дремлющей инфекции. Повышается температура, появляется мучительный кашель, боли в груди. Во время приступа кашля иногда откашливается большое количество плеврального содержимого. Интенсивность клинических проявлений при этом зависит от диаметра свища, величины остаточной полости, особенностей микрофлоры и др.
Осложнения. Врождённые бронхо-органные свищи, как правило, осложняются развитием хрон. неспецифического воспалительного процесса в лёгких, иногда, кроме этого, истощением.
Без лечения различные виды Б. с. ведут к развитию хрон. эмпиемы плевры, пневмонии, раневого сепсиса, лёгочно-сердечной недостаточности, амилоидоза внутренних органов, нередки массивные кровотечения вследствие аррозии кровеносных сосудов.
Диагноз Б. с, как правило, не представляет трудностей, однако для уточнения характера свища, наличия и размеров остаточной полости, степени изменения соседних органов, выявления резервных возможностей организма требуется применение ряда диагностических, в т. ч. и специальных методов исследования. Достоверными признаками Б. с. являются: 1) выхождение выдыхаемого воздуха через свищ, возможность дыхания через свищ, при закрытом рте и носе больного, афония (при бронхо-кожном свище); 2) рефлекторный кашель при раздражении наружного отверстия и стенок свища зондом, холодным воздухом и т. п.; 3) наличие в мокроте примеси желчи, желудочного или кишечного содержимого и т. п. (при бронхо-органных свищах); 4) выделение окрашенной мокроты при введении непосредственно в свищ или в полость, с к-рой он сообщается, красящей жидкости, напр. метиленового синего; 5) выявление свища при бронхоскопии или при торакоскопии; 6) регистрация положительного давления в плевральной полости при манометрии и невозможность ликвидировать его активной аспирацией; 7) выявление свища при бронхографии или заполнение бронхов при плевро- или фистулографии (ретроградная бронхография). Наибольшее значение в уточнённой диагностике Б. с. имеет рентгенологическое и эндоскопическое исследование. Бронхоскопия (см.) показана всем больным с подозрением на Б. с, однако при этом он может быть выявлен не во всех случаях.
При бронхоскопии легко выявляются послеоперационные культевые Б.с. и свищи крупных бронхов. Такой свищ виден как тёмное отверстие в культе или стенке бронха с инфильтрированными или эпителизированными краями. В сомнительных случаях может быть произведено зондирование свища через бронхоскоп. Торакоскопия (см.) показана при наличии остаточной плевральной полости и при клин. признаках свища периферического бронха (альвеолярный свищ); она позволяет выявить количество свищей, их диаметр, локализацию, характер, получить представление о размерах и форме остаточной полости, её содержимом, определить выраженность воспалительного процесса в стенках полости. При бронхоорганных свищах следует применять эндоскопическое исследование того органа, с к-рым сообщается бронх (если это, конечно, полый орган), при бронхопищеводных свищах эзофагоскопию, при бронхожелудочных — гастроскопию. Лабораторное исследование при Б. с. включает клинические и биохим. анализы крови и мочи, комплексное, особенно бактериол. исследование содержимого плевральной полости и бронхов. Необходимо также изучение состояния внешнего дыхания и сердечнососудистой системы.
Применённые диагностические методики должны дать полное представление о наличии и характере Б. с. о степени патологических изменений в организме, определить функциональные нарушения в системах организма и его резервные возможности.
1. При бронхокожных свищах рентгенологическое исследование начинают с обзорной рентгенографии и заканчивают искусственным контрастированием свища методом фистулографии (см.). Такую методику применяют и для диагностики бронхоплеврокожных свищей. В этих случаях уточняется не только наличие свища, но и размер и форма полости эмпиемы. При множественных бронхокожных свищах (решетчатое лёгкое) вместо фистулографии целесообразнее выполнять бронхографию поражённого лёгкого (см. Бронхография).
2. При бронхоплевральных свищах для определения локализации и размера свища, а также состояния бронхиального дерева прибегают к бронхографии.
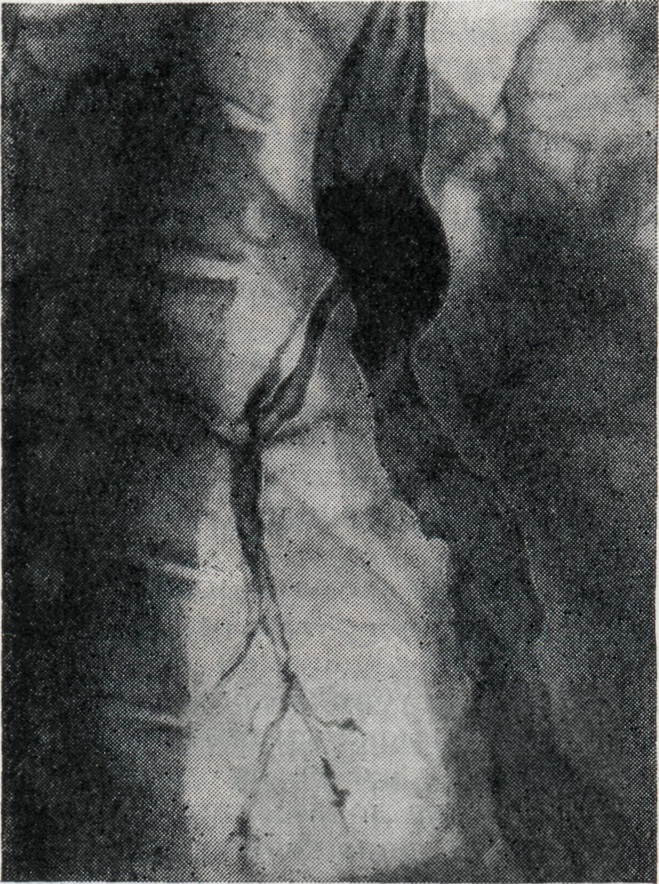
Рентгеновские снимки производят в разные фазы дыхания и после лёгкого покашливания. Исследование свища культи бронха начинают с рентгенографии, посредством к-рой уже в ближайшие дни после операции в случае применения механического шва бронха может быть обнаружено нарушение положения танталовых скрепок на культе или уменьшение их числа. В более поздние сроки может быть произведена томография (см.), а также бронхография культи бронха (рис. 1). Свищи мелких (7—8-го порядка) бронхов, иногда возникающие после резекции лёгких, при обычной бронхографии или плеврографии не заполняются. Выявление таких свищей возможно лишь при селективной бронхографии жидким водорастворимым контрастным веществом.
3. При бронхо-органных свищах (бронхолёгочный, бронхо-пищеводный, желчнобронхиальный, бронхоперикардиальный и др.) исследование нужно начинать с обзорной рентгенографии для выявления воспалительных изменений в лёгком.
На томограммах можно обнаружить ограниченное утолщение стенки трахеи или крупного бронха, иногда с наличием светлой полосы свищевого канала. При бронхо-нодулярном свище рядом с бронхом можно выявить небольшую полость. Бронхография позволяет подтвердить наличие свища и установить состояние всего бронхиального дерева.
 |
 |
 |
Рис. 1. | ||
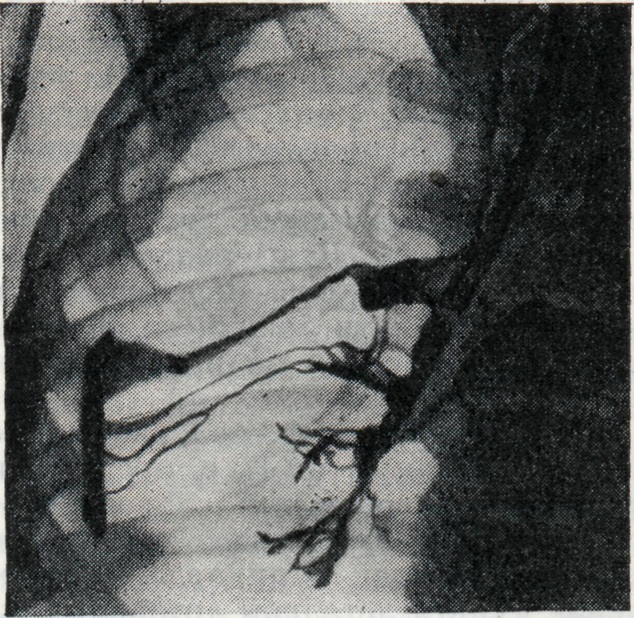
Рентгенодиагностику приобретённых пище водно-бронхиальных свищей успешно осуществляют путём введения в пищевод жидкой бариевой взвеси или водорастворимого контрастного вещества (рис. 2). Рентгеновские снимки производят на трохоскопе или лучше на латероскопе.
При желчно-бронхиальных свищах соустье между бронхами и печёночными ходами рентгенологически подтверждается бронхографией.
Особенно редки бронхо-перикардиальные свищи, образующиеся в результате прорыва абсцесса лёгкого в перикард. Рентгенол. исследование в этих случаях может установить наличие воздуха в полости перикарда или попадание контрастного вещества в перикард при бронхографии.
Прогноз при Б. с. зависит от вида свища, его формы, степени изменений лёгочной ткани и плевры, наличия сопутствующих заболеваний, степени чувствительности микрофлоры к антибиотикам, состояния защитных сил организма, своевременности распознавания Б. с, метода лечения и при нек-рых видах свищей (альвеолярные свищи при спонтанном пневмотораксе, бронхокожные свищи и др.) прогноз может быть благоприятным. Такие виды Б. с, как бронхо-плевральные или бронхо-плевро-кожные, развившиеся на фоне хрон. нагноительных заболеваний лёгких, могут в большом проценте случаев быть радикально излечены путём резекции лёгкого (иногда повторной) с восстановлением трудоспособности.
Наиболее серьёзен прогноз у больных с послеоперационными Б. с.— добиться полного выздоровления у них трудно при любом виде лечения. Смертность после резекции легких находится в прямой зависимости от частоты Б. с; в 38% причиной смерти после операции на легких является Б. с. В зависимости от причины образования, формы свища, своевременности и рациональности метода лечения летальность при послеоперационных Б. с. составляет 30—70% (В. В. Родионов, 1971). Трудоспособность у таких больных восстанавливается лишь в 30—35% случаев.
Лечение Б. с. может быть консервативным и оперативным. Самоизлечение Б. с. возможно лишь в крайне редких случаях, когда не развивается эмпиема плевры, а сам свищ имеет длинный и извитой ход, или при альвеолярных свищах, напр. при спонтанном пневмотораксе. Консервативное лечение Б. с. может дать положительный результат только в ранних стадиях существования свища, когда ещё не образовалась толстая рубцовая стенка и не произошла эпителизация свищевого хода. Оно показано при бронхо-плевральных свищах и острой эмпиеме плевры, развившихся в результате прорыва в плевральную полость абсцесса лёгкого (см. Пиопневмоторакс). При послеоперационных Б. с. консервативное лечение может быть рекомендовано лишь при бронхо-плевральных свищах после частичных резекций лёгкого. Консервативное лечение заключается в повторных пункциях плевральной полости с введением антибиотиков и протеолитических ферментов, или в дренировании плевральной полости с последующей активной аспирацией. Нек-рые авторы рекомендуют для закрытия свища прижигание слизистой оболочки бронха в области свища через бронхоскоп или торакоскоп 50% раствором нитрата серебра и другими пре¬паратами. Относительно хорошие ре¬зультаты могут быть получены при закрытии небольших свищей с помощью цианакрилового клея. Тем не менее консервативное лечение послеоперационных Б. с. даже при ограниченных показаниях приводит к успеху лишь в 10—12% случаев.
Подавляющее большинство больных с Б. с. подлежит оперативному лечению. Для ликвидации Б. с. предложены различные хирургические способы, начиная от дренирования (см.) плевральной полости и кончая обширной торакопластикой вплоть до гемитораксэктомии (см. Торакопластика). Попытки пластического закрытия Б. с. кисетными швами, окружающими Рубцовыми тканями, свободной пересадкой жира, хряща, фасции и др. оказались безуспешными. Лучший эффект получен при миопластике по Абражанову. Этот вид пластики оказался наиболее удачным при небольших остаточных полостях, поддерживаемых бронхоплевральными свищами, особенно при заднебоковой их локализации.
Различные виды мышечной пластики и торакопластики следует сочетать с интенсивной антибактериальной терапией. Указанные виды операций при Б. с. в наст, время имеют весьма ограниченное применение из-за их большой травматичности, сравнительно малой эффективности (ок. 60% случаев выздоровления) и частых осложнений. Перспективы лечения больных с послеоперационными Б. с. открылись в связи с разработкой и внедрением в практику повторных операций на легких и плевре. И. С. Колесников с соавт. предложил тотальную плеврэктомию (см.) (изолированную или с удалением оставшихся сегментов) и вторичный шов культи бронха вне зоны поражения. Эти операции дают лучшие результаты, чем торакопластика, но основным их недостатком является подход к свищу через инфицированные ткани, что увеличивает риск развития послеоперационной эмпиемы плевры и рецидива Б. с.
Лечение Б. с, особенно после пульмонэктомии, производят путём отсечения культи бронха от трахеи. Для этой цели предложены три основных вида оперативных доступов. М. И. Дерельман, Т. Б. Богуславская, Г. И. Лукомский, В. П. Дыскин, Абруццини (P. Abruzzini), Падхи и Линн (R. К. Padhi, R. В. Lynn) предложили трансмедиастинальный доступ; путем сагиттальной стернотомии через клетчатку переднего средостения подходят к бифуркации трахеи и трахеобронхиальному углу. Из этого доступа левый бронх менее доступен, операционное поле мало, манипуляция требует высокой техники и связана с определёнными трудностями.
В 1966 г. М. И. Перельман предложил производить пересечение и ушивание культи бронха со стороны противоположной, здоровой плевральной полости.
Л. К. Богушем, А. А. Травиным с соавт. для закрытия Б. с. предложен трансперикардиальный доступ — стернотомия, продольное рассечение передней стенки перикарда, пересечение культи легочной артерии, рассечение задней стенки перикарда, за к-рой лежит культя бронха. Этот доступ значительно увеличивает операционное поле, позволяет радикально удалить при необходимости бифуркационные и паратрахеальные лимф. узлы. Выбор одного из этих доступов зависит от конкретных анатомических условий в каждом отдельном случае. После выделения культи бронха (при любом из перечисленных доступов) её периферическую часть прошивают аппаратом УКЛ-60 или УКБ-16 и отсекают от трахеи. Отверстие в стенке трахеи ушивают через все слои швом на атравматической игле. Подобные операции могут быть проведены у больных со сравнительно длинной культей, на к-рую можно наложить сшивающий аппарат.
Лечение бронхоорганных свищей только оперативное. В зависимости от локализации свища, его характера, состояния органа, с к-рым свищ связан, может применяться хирургическое пособие от простой перевязки свища до резекции или удаления обоих поражённых органов.
Необходимость в срочной помощи может возникать при острых послеоперационных Б. с. Для ликвидации напряженного пневмоторакса показано срочное дренирование плевральной полости, лечение острой дыхательной и сердечнососудистой недостаточности.
В нек-рых случаях производят срочную операцию повторного ушивания (реампутацию) культи бронха при остро возникающих свищах после пневмонэктомии, применяя трансстернальный трансперикардиальный доступ. Такая тактика позволяет предупредить развитие эмпиемы плевры, отказаться от торакопластики, сохранить реберный каркас и форму грудной клетки.
В комплекс леч. мероприятий у больных с Б. с. входят также переливание крови и других белковых препаратов, введение витаминов, высококалорийная, богатая белками диета и леч. физкультура. Последняя имеет целью улучшение дренировапия бронхиального дерева, улучшение общего состояния, профилактику и коррекцию сколиоза, часто развивающегося у таких больных.
Профилактика послеоперационных Б. с. состоит в рациональной предоперационной подготовке, соблюдении правил техники операции и рациональном ведении послеоперационного периода.
До наст, времени нет метода ушивания культи бронха, гарантирующего от возникновения Б. с. Следует соблюдать основные принципы оперативной техники: сведение к минимуму инфицирования плевральной полости, минимальная травматизация бронха, оставление короткой и хорошо ушитой культи бронха.
См. также Бронхи (операции), Легкие (операции), Свищи.
|
Катковский Г.Б.; Паламарчук В.П.; Сергеев В.М. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Бронхиальная астма |
⇓ Полный свод знаний. Том первый А. ⇓ |
Бронхиолит ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |