Гипертоническая болезнь |
||
 |
 |
Оглавление
|
Гипертоническая болезньГипертоническая болезнь (греческий hyper + tonos напряжение; синонимы: эссенциальная артериальная гипертензия, первичная артериальная гипертензия; нерекомендуемый синонимы эссенциальная гипертония) — распространённая болезнь мало изученной этиологии, основными проявлениями которой являются: повышенное артериальное давление в частом сочетании с регионарными, главным образом церебральными, расстройствами сосудистого тонуса; стадийность в развитии симптомов, выраженная зависимость течения от функционального состояния нервных механизмов регуляции артериального давления при отсутствии видимой причинной связи болезни с первичным органическим повреждением каких либо органов или систем. Последнее обстоятельство отличает Гипертоническая болезнь от так называемый симптоматических, или вторичных, артериальных гипертензий, в основе которых лежит органическое поражение внутренних органов или систем, участвующих в формировании или регуляции АД, например, почек, надпочечников и другие (смотри Гипертензия артериальная). В зарубежной литературе Гипертоническая болезнь часто называют эссенциальной, или первичной, гипертензией, поскольку многие зарубежные авторы (Дж. Пиккеринг, Э. Пейдж и другие) считают этиологию Гипертоническая болезнь невыясненной. Согласно решению Комитета экспертов ВОЗ термины «эссенциальная гипертензия» и «гипертоническая болезнь» следует считать идентичными. Оглавление Диагноз и дифференциальный диагноз ИсторияДо создания косвенных методов измерения АД о его повышении у людей судили по таким признакам, как напряжённый пульс, увеличение сердца влево и акцент второго тона сердца над аортой. Клиническое, изучение артериальной гипертензии у человека стало возможным после того, как Рива-Роччи (S. Riva-Rocci) в 1896 г. предложил применять для измерения АД полую резиновую манжетку, накладываемую на плечо исследуемого и соединённую с воздушным насосом и ртутным манометром. |
Статистика
Метод был усовершенствован Н. А. Коротковым; предложенный им аускультативный способ измерения АД нашёл повсеместное распространение и широко применяется в наши дни. Причины артериальной гипертензии долго оставались неясными. Фольгард и Фар (F. Volhard, Th. Fahr, 1914), основываясь на часто наблюдавшемся в клинике и при патологоанатомическом исследовании сочетании повышения АД с заболеваниями почек, считали, что артериальная гипертензия всегда является следствием этих заболеваний. Юшар (Н. Huchard, 1889), также обративший внимание на связь артериолосклероза почек с артериальной гипертензией, отметил, что во многих случаях патологоанатомическое исследование не обнаруживает почечной патологии у лиц, у которых при жизни наблюдалось повышение АД. Юшар предположил поэтому, что артериальная гипертензия в подобных случаях вызвана особым, не выявляемым ни клинически, ни морфологически поражением почечных артериол — «пресклерозом». В 20-е годы 20 век широко дискутировались вопросы о роли эндокринных нарушений (в особенности вызванных заболеваниями гипофиза и надпочечников) в возникновении артериальной гипертензии. В этот период Гипертоническая болезнь не рассматривали как самостоятельную нозологическую форму.
Поворотным пунктом в развитии представлений о Гипертоническая болезнь стала идея о возможности «первичного» повышения АД, не связанного с органической патологией какого-либо органа. Большая заслуга в развитии этой идеи принадлежит советскому учёному-клиницисту Г. Ф. Лангу, высказавшему в 1922 год предположение о существовании особой нозологической формы артериальной гипертензии, названной им гипертонической болезнью и характеризующейся специфической этиологией и патогенезом, принципиально отличающими её от других форм артериальной гипертензии. В 1948 год Г. Ф. Ланг предложил оригинальную концепцию, согласно которой Гипертоническая болезнь является следствием нарушения функций высших корковых центров (невроза), ведущего к расстройству деятельности гипоталамических структур, ответственных за регуляцию АД. Эта концепция получила дальнейшее развитие в трудах A. Л. Мясникова и его школы.
А. Л. Мясников рассматривал Гипертоническая болезнь как артериальную гипертензию, вызванную «первичными нарушениями корковой и подкорковой регуляции вазомоторной системы в результате расстройства высшей нервной деятельности с последующим вовлечением в патогенетический процесс гуморальных факторов». Указанная концепция получила широкое признание как в нашей стране, так и за рубежом. В 40—60-х годы 20 век роль нарушений нервной регуляции АД интенсивно изучалась как экспериментально, так и клин, методами. В эти же годы было обнаружено или создано большинство современных гипотензивных средств (смотри), действующих на разных уровнях системы регуляции кровообращения. Широко изучается роль наследственных, социальных, географических и других факторов в развитии Гипертоническая болезнь; исследуется раздельное значение изменений деятельности сердца и сосудов, а также взаимосвязь нервных и гуморальных нарушений в повышении АД; углублённо изучаются патогенетические механизмы регионарных расстройств тонуса артерий и вен; разрабатывается дифференцированный подход к лечению Гипертоническая болезнь в разных её стадиях. Существенный вклад в изучение этих вопросов внесли советские учёные.
Данные о распространённости Гипертоническая болезнь, даже полученные в результате массовых обследований населения, следует считать ориентировочными. Это связано, во-первых, с тем, что различные авторы использовали разные нормативы АД и, во-вторых, с невозможностью при массовых обследованиях провести дифференциальный диагноз между Гипертоническая болезнь и симптоматическими формами артериальной гипертензии, частота которых в клинике составляет около 20% всех случаев повышения АД (Н. А. Ратнер, 1974). Однако среди населения симптоматические гипертензии встречаются, по-видимому, значительно реже (по данным А. Александрова, около 4% всех случаев повышения АД).
Комитет экспертов ВОЗ предложил для получения сравнимых результатов при массовых обследованиях взрослого населения (независимо от возраста) применять критерии артериальной гипертензии: АД ниже 140/90 миллиметров ртутного столба — норма, от 140/90 до 159/94 миллиметров ртутного столба — «опасная зона», 160/95 миллиметров ртутного столба и выше — артериальная гипертензия. Так как подавляющее большинство случаев артериальной гипертензии падает на долю Гипертоническая болезнь, следует считать, что массовые измерения АД позволяют составить представление о частоте именно этой болезни среди различных групп населения.
Распространённость артериальной гипертензии среди женщин и мужчин примерно одинакова, хотя есть указания, что у женщин она встречается несколько чаще. Так, по данным некоторых авторов, артериальная гипертензия у женщин отмечается примерно в полтора раза чаще, чем у мужчин. По данным Гордона и Дивайна (Т. Gordon, Devine), пользовавшихся критериями ВОЗ, она наблюдается у 12,8% мужчин и 15,3% женщин в возрасте от 18 до 79 лет, проживающих в США и принадлежащих к белой расе. Частота артериальной гипертензии резко увеличивается с возрастом. И. А. Рыбкин и соавторами (принимавшие за верхнюю границу АД возрастные нормативы) обнаружили повышение АД лишь у 0,8% обследованных в возрастной группе 16—19 лет и у 18,5% обследованных в группе лиц 55—59 лет.
Повышение АД значительно чаще встречается у жителей крупных городов, чем среди сельского населения. Например, А. М. Андрукович (принимавший за верхнюю границу нормы АД 140—85 мм рт. ст.) выявил среди горожан обоего пола в возрасте 50—59 лет артериальную гипертензию в 56,7% случаев, а среди сходной по половому и возрастному составу группы жителей сельской местности — в 15,5%. Е. Ю. Абжанов, пользовавшийся критериями ВОЗ, обследовал жителей ряда районов Казахской ССР и нашёл, что частота артериальной гипертензии среди мужчин в возрасте 30—59 лет, проживающих в сельской местности, составляет 5,9%; это примерно в 2—2,5 раза ниже, чем в соответствующих возрастных группах жителей городов Казахстана. О сравнительно невысокой распространённости артериальной гипертензии среди жителей сельской местности свидетельствуют и данные Н. Н. Кипшидзе с соавторами, согласно которым повышение АД отмечено у 7,3% мужчин и женщин старше 18 лет из 1031 обследованных, проживающих в сельских местностях Грузии (авторы пользовались критериями ВОЗ).
Данные о частоте артериальной гипертензии в различных странах трудно сопоставимы, так как до недавнего времени авторы пользовались различными нормативами АД. В Японии, по некоторым данным, она наблюдается у 26,1% лиц обоего пола старше 40 лет (данные 7000 наблюдений), В. И. Метелица и соавторами обнаружили артериальную гипертензию у 23,6% мужчин в возрасте 50— 59 лет, живущих в Москве (1000 наблюдений). Хотя все эти исследователи пользовались критериями ВОЗ, полученные ими результаты являются несколько разноречивыми, так как обследовались разные контингенты населения.
Этиология
Согласно общепринятым в нашей стране и широко распространённым за рубежом представлениям, основной причиной Гипертоническая болезнь является острое или длительное эмоциональное перенапряжение (смотри Эмоциональный стресс), ведущее к развитию невроза. В пользу этой гипотезы свидетельствует большая распространённость Гипертоническая болезнь среди населения крупных городов с присущим им ускоренным темпом жизни и обилием психических раздражителей, чем среди жителей соответствующих территориальных, географических и этнических групп, проживающих в сельской местности.
Как указывал A. Л. Мясников, Гипертоническая болезнь чаще встречается у лиц, занятых трудом, требующим длительного и сильного психо-эмоционального напряжения. В отношении артериальной гипертензии, остро развивающейся под влиянием чрезвычайного эмоционального напряжения, нет полного единства мнений о правомерности отнесения её к Гипертоническая болезнь Многочисленные случаи такой гипертензии были зарегистрированы у жителей осаждённого Ленинграда в период Великой Отечественной войны («блокадная гипертония»), однако после прорыва блокады Ленинграда и относительной нормализации условий жизни АД у больных «блокадной гипертонией» быстро и стойко нормализовалось без какого бы то ни было лечения.
Пока неясно, почему невроз, вызванный сходными раздражителями, в одних случаях приводит к развитию Гипертоническая болезнь, а в других протекает с нормальным или даже пониженным АД. Эта неясность в равной мере относится и к любой другой форме «соматизации» неврозов.
Можно предположить, что не существует специфического «гипертензивного» невроза, а реализации неспецифического невроза в форме Гипертоническая болезнь (или другого «соматического» заболевания) способствуют определённые приобретённые и врождённые особенности организма (в том числе и особенности личности), а также некоторые воздействия внешней среды.
В частности, высказывалось мнение об этиологического роли в возникновении Гипертоническая болезнь солей натрия, особенно поваренной соли [Даль (L. К. Dahl) с соавторами, 1957; М. И. Фатула, 1969]. Другие исследователи [Бок (К. Воск), 1972] не обнаружили корреляции между содержанием в пищевом рационе солей натрия и частотой артериальной гипертензии. Данные А. М. Вихерта позволяют предполагать, что гипертензивное действие солей натрия на некоторых лиц связано с наследственными особенностями метаболизма, но данную форму артериальной гипертензии у людей нельзя отождествлять с Гипертоническая болезнь Вместе с тем Гипертоническая болезнь нельзя отнести к чисто наследственным заболеваниям, так как часто удаётся с достоверностью установить, что никто из близких родственников больного не страдал этим заболеванием (A. Л. Мясников, 1965). В. А. Кононяченко предполагает, что к развитию Гипертоническая болезнь предрасполагают генетически обусловленные особенности обмена веществ. Отмечено, что среди родственников больных, страдающих Гипертоническая болезнь, частота этого заболевания выше, чем среди населения в целом. Отмечена высокая конкордантность заболеваемости Гипертоническая болезнь у однояйцевых близнецов и значительно меньшая — у разно-яйцевых. Получены экспериментальные данные о генетической обусловленности артериальной гипертензии у крыс определённых пород при длительном содержании на диете, содержащей избыточное количество поваренной соли.
Предположение Фольгарда и Фара, а также Юшара о причинной роли поражения почек в развитии Гипертоническая болезнь не нашло подтверждения в многочисленных клинических и патологоанатомических исследованиях.
Хотя частота Гипертоническая болезнь отчётливо увеличивается с возрастом, её нельзя считать болезнью старения. Даже у глубоких стариков АД в большинстве случаев нормально, а нередко и понижено. Учащение Гипертоническая болезнь с возрастом связывают с рядом причин. В первую очередь имеет значение длительность воздействия эмоциональных напряжений. Не исключено, что известную роль в учащении Гипертоническая болезнь с возрастом играет развитие атеросклероза артерий, кровоснабжающих сосудодвигательные центры. Незначительное сужение этих сосудов, недостаточное, чтобы вызвать цереброишемическую гипертензию, способствует развитию Гипертоническая болезнь на фоне существующего невроза. Вызванное атеросклерозом снижение депрессорной функции барорецепторов аорты и синокаротидной зоны или нерезкое сужение почечной артерии также могут способствовать реализации Гипертоническая болезнь, обусловленной неврозом. Не исключено, что к развитию Гипертоническая болезнь у лиц старших возрастных групп предрасполагает снижение почечного кровотока, закономерно обнаруживаемое у людей старше 40 лет (Д. Ф. Чеботарев). Предрасполагать к развитию Гипертоническая болезнь может и ряд гормональных нарушений.
Особенно демонстративно частое развитие артериальной гипертензии в период климакса у женщин, у которых часто развиваются невротические состояния, причём «гипертензивная» направленность невроза усиливается снижением эстрогенной функции яичников и компенсаторным повышением функции коры надпочечников (В. Г. Баранов, 1966). Часто у больных диффузным токсическим зобом возникает симптоматическая систолическая гипертензия, иногда у них развивается и систоло-диастолическая гипертензия, не исчезающая после радикального излечения основного заболевания. Это создаёт предпосылки для предположений, что эндокринные расстройства при климаксе и тиреотоксикозе в ряде случаев способствуют развитию истинной Гипертоническая болезнь.
Широко распространено мнение, что к развитию Гипертоническая болезнь предрасполагает и ожирение. Данные специальных исследований, посвящённых этому вопросу, противоречивы. Шах (V. Shach) обнаружил корреляцию между ожирением и артериальной гипертензией, Гейгер и Скотч (Н. Geiger, N. Scotch) нашли, что частота артериальной гипертензии у тучных людей не выше, чем среди населения в целом. Даже если связь артериальной гипертензии с ожирением подтвердится, останется неясным, следует ли относить эту форму гипертензии к Гипертоническая болезнь Противоречивы и данные о возможной роли курения, а также злоупотребления алкоголем в развитии Гипертоническая болезнь.
Ряд зарубежных авторов считает этиологию гипертонической болезни невыясненной или не вполне выясненной, с чем согласился Комитет экспертов ВОЗ.
Патогенез
Согласно неврогенной теории Гипертоническая болезнь, предложенной Г. Ф. Лангом, ведущее звено в патогенезе этого заболевания — нарушение в. н. д., первоначально возникающее под влиянием внешних раздражителей и в дальнейшем приводящее к стойкому возбуждению вегетативных прессорных центров (смотри Прессорные реакции), что и вызывает повышение АД. Уже в начальном периоде Гипертоническая болезнь в патогенез включаются изменения со стороны гуморальных прессорных и депрессорных систем. Предполагают, что активизация гуморальных механизмов в этот период болезни имеет компенсаторный характер и возникает как реакция на перенапряжение и нарушение трофики нервных клеток головного мозга.
В начальном периоде Гипертоническая болезнь формируется гиперкинетический тип кровообращения, характеризующийся повышением сердечного выброса при мало измененном общем периферическом сопротивлении сосудов [И. К. Шхвацабая, 1972; Саннерстедт (R. Sannerstedt), 1970, и другие]. В то же время уже в начальных стадиях Гипертоническая болезнь иногда повышается сосудистое сопротивление в почках. В этот период, когда растяжимость и эластичность аорты ещё сохранены, происходит перенастройка барорецепторов синокаротидной зоны и дуги аорты, выражающаяся в сохранении нормальной активности аортального нерва при повышении АД (в физиологический условиях повышение АД вызывает активацию аортального нерва, ведущую к нормализации давления). По мнению П. К. Анохина, эта «перенастройка» барорецепторов при Гипертоническая болезнь обеспечивает задачи регуляции кровообращения, сдвигая его параметры на оптимальный для новых условий уровень. Утолщение стенок аорты и сонных артерий, уменьшение их эластичности в поздних стадиях Гипертоническая болезнь приводят к снижению чувствительности барорецепторов, что и определяет уменьшение депрессорных реакций (смотри) на повышение АД.
Влияние центральная нервная система на тонус артерий и особенно артериол, а также на функцию миокарда опосредуется через симпато-адреналовую систему (смотри), включая сосудодвигательные центры подбугорья, симпатический нерв, надпочечники, альфа и бета адренергические рецепторы сердца и сосудов. Повышение активности симпато-адреналовой системы ведёт не только к гиперкинезии сердца, но и к констрикции артериол. Предполагается, что сужение почечных артериол при Гипертоническая болезнь вызывает ишемию юкстагломерулярного аппарата почек, вследствие чего усиливается выработка фермента ренина (смотри), который взаимодействует с одной из фракций альфа2-глобулинов крови и превращает ее в ангиопгензин (смотри), обладающий выраженным прессорным действием. Несмотря на некоторое сужение почечных артериол, обнаруживаемое у многих больных в начальных стадиях Гипертоническая болезнь, почечный кровоток в связи с повышением сердечного выброса у части больных даже увеличивается. Возможно, что симпато-адреналовые воздействия стимулируют юкстагломерулярный аппарат непосредственно. Увеличение почечного кровотока ведёт к возрастанию мочеотделения и экскреции ионов натрия. Потеря натрия стимулирует секрецию надпочечниками альдостерона — гормона, способствующего задержке натрия в тканях, в том числе в стенках артериол, что делает их особенно чувствительными к прессорным воздействиям, в частности к влиянию медиаторов симпатической нервной системы (смотри Альдостерон). В свою очередь, само повышение секреции альдостерона может быть вызвано симпато-адреналовыми воздействиями. Установлено, что стимулятором секреции альдостерона может быть и ангиотензин. В период становления Гипертоническая болезнь описанные изменения в системе ренин — ангиотензин — альдостерон встречаются непостоянно, носят функциональный характер и наиболее отчётливо проявляются в условиях стресса. Имеются данные о существовании различных вариантов взаимодействия гуморальных факторов в патогенезе Гипертоническая болезнь [Ларах (J. Laragh), 1973]. Гипертоническая болезнь, протекающая с повышением активности ренина в плазме крови, характеризуется выраженной наклонностью к спазмам артериол (вазоконстрикторная гипертензия). Если активность ренина низка, отмечается увеличение массы циркулирующей крови, что и служит, возможно, основным патогенетическим механизмом повышения АД (гиперволемическая гипертензия). Предположение о том, что гиперволемическая гипертензия связана с какими то изменениями секреции альдостерона, находит подтверждение у части больных с низкой активностью ренина, у которых при введении избыточного количества солей натрия секреция альдостерона не повышается. Такая реакция характерна для первичного гиперальдостеронизма (смотри). Однако при Гипертоническая болезнь речь идёт о ложном гиперальдостеронизме, так как секреция альдостерона остаётся нормальной и не отмечается типичной для первичного гиперальдостеронизма гипокалиемии. На ранних стадиях Гипертоническая болезнь у больных с высокой активностью ренина в плазме крови наблюдается повышение сердечного выброса и ударного объема крови в сочетании с другими клинической, признаками гиперсимпатикотонии и повышением экскреции дофамина.
У больных с нормальной или сниженной активностью ренина отмечается увеличение массы циркулирующей крови и повышение общего периферического сосудистого сопротивления. Лечебный эффект блокаторов бета-адренергических рецепторов у больных первой группы выражен значительно более чётко, чем у больных второй группы.
Стабильность и выраженность артериальной гипертензии при Гипертоническая болезнь определяются не только активностью прессорных систем организма, но и состоянием ряда депрессорных систем, в том числе кининовой системы почек и крови (смотри Юмиины), активностью ангиотензиназы (фермента, инактивирующего ангиотензин) и почечных простагландинов (смотри).
Повышение активности депрессорных механизмов на ранних стадиях Гипертоническая болезнь следует рассматривать как реакцию на артериальную гипертензию. В физиол. условиях депрессорные системы нейтрализуют действие факторов, вызывающих повышение АД. Между прессорными и депрессорными системами прослеживается чёткое взаимодействие (И. К. Шхвацабая и соавторами, 1971).
Период стабилизации Гипертоническая болезнь характеризуется качественно новыми гемо динамическими сдвигами: постепенным уменьшением сердечного выброса и нарастанием общего периферического сосудистого сопротивления. Значительную роль в этот период играет снижение компенсаторных резервов депрессорных нервных и гуморальных механизмов (гуморальные депрессорные системы, чувствительность барорецепторов дуги аорты и синокаротидной зоны). Непреходящее напряжение гипоталамических структур, ответственных за регуляцию АД, обусловленное сохраняющимся на протяжении всей болезни и даже усиливающимся нарушением высшей нервной деятельности, приводит к тому, что первоначально нестойкое и кратковременное повышение тонуса артериол (и в особенности артериол почек) становится постоянным. В связи с этим в патогенезе Гипертоническая болезнь в период стабилизации все большую роль играют гуморальные факторы. Функциональное (вазоконстрикция), а в дальнейшем и органическое (артериологиалиноз) сужение почечных артериол вызывает гиперфункцию и гипертрофию юкстагломерулярного аппарата и, следовательно, повышение секреции ренина. Таким образом, замыкается порочный круг: сужение почечных артерий — гиперсекреция ренина — усиленное образование ангиотензина — гиперсекреция альдостерона — задержка натрия в стенках артериол, ведущая к повышению их чувствительности к прессорным факторам — вазоконстрикция (сужение артериол почек). Если в период становления Гипертоническая болезнь роль указанных гуморальных механизмов сравнительно невелика и участие их в патогенезе заболевания непостоянно, то в период стабилизации, особенно в поздних стадиях Гипертоническая болезнь, она становится весьма существенной. В этих стадиях в патогенез Гипертоническая болезнь нередко включаются новые звенья, в частности повышение прессорной активности гипоталамических структур под влиянием ишемии, связанной с вазоконстрикцией и ангиопатией сосудов головного мозга (цереброишемическая гипертензия). У значительной части больных развивается атеросклероз аорты (смотри Атеросклероз), ведущий к потере её эластичности, что способствует дальнейшему повышению систолического давления, и разрушению барорецепторных зон, сводящему на нет, в сочетании с их «перенастройкой», их депрессорную функцию. Атеросклероз артерий, васкулирующих головной мозг, а также почечных артерий создаёт предпосылки к стабилизации повышенного АД в связи с постоянной ишемией мозга или почек.
Вопрос о патогенетических взаимоотношениях между Гипертоническая болезнь и атеросклерозом не решён. А. Л. Мясников указывал, что существуют два предположения о причинах частого сочетания Гипертоническая болезнь с теми или иными проявлениями атеросклероза: атеросклероз, как и Гипертоническая болезнь, является широко распространённым заболеванием и чаще встречается в старших возрастных группах; повышение АД создаёт гемодинамические предпосылки к развитию атеросклероза (известно, что дистальнее участка сужения артерии, где давление крови ниже, атеросклеротические поражения, как правило, не развиваются). Однако сочетание Гипертоническая болезнь с атеросклерозом встречается значительно чаще, чем можно было бы ожидать при простом совпадении двух заболеваний. С другой стороны, при симптоматических гипертензиях атеросклероз развивается сравнительно редко. Это дало возможность высказать предположение об этиологической и патогенетической близости обоих заболеваний, в происхождении которых, по мнению A. Л. Мясникова, ведущая роль принадлежит нервно-психическому перенапряжению.
Патологическая анатомия
Патологическая анатомия Гипертоническая болезнь характеризуется разнообразными изменениями сердечно-сосудистой системы, почек, центральной и периферической нервной системы, эндокринных желёз и других органов.
С морфологически точки зрения принято рассматривать три периода Гипертоническая болезнь: 1) период функциональных нарушений; 2) период патологический изменений в артериях и артериолах; 3) период вторичных изменений в органах вследствие нарушения в них кровообращения. В первом, функциональном, периоде Гипертоническая болезнь современные методы морфологически исследования не позволяют обнаруживать какие-либо изменения в тканях и органах, за исключением гипертрофии левого желудочка сердца и неравномерности калибра мелких артерий и артериол.
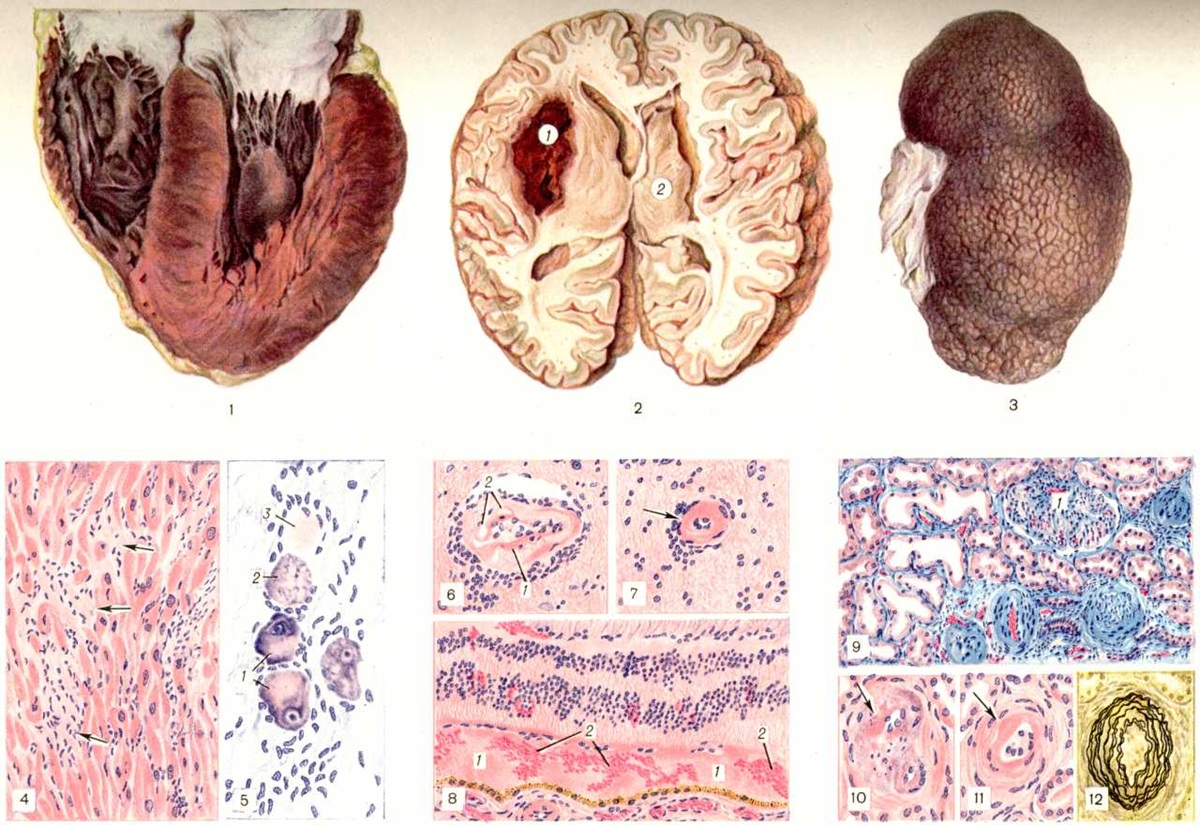
Наиболее ярким патологоанатомическим признаком Гипертоническая болезнь во втором и третьем периодах является гипертрофия сердца, главным образом левого желудочка (цветной рисунок 1). Вес сердца может увеличиваться до 900 грамм, а толщина стенки левого желудочка у основания — достигать 3 сантиметров. Полости сердца в начале Гипертоническая болезнь или совсем не расширены (концентрическая гипертрофия сердца), или расширены незначительно (тоногенное расширение сердца). В последующем, по мере нарастания заболевания и гипертрофии миокарда, развития в его волокнах дистрофических изменений, полости сердца постепенно расширяются (миогенное расширение), что обозначается как эксцентрическая гипертрофия сердца (смотри Гипертрофия). Такая картина может быть одним из признаков декомпенсации сердечной деятельности. Микроскопические изменения миокарда при Гипертоническая болезнь первоначально сводятся к утолщению мышечных волокон, увеличению размеров их ядер, увеличению размеров и числа митохондрий, некоторому огрубению аргирофильного каркаса миокарда и появлению в строме коллагеновых волокон. Вследствие несоответствия между большой работой миокарда и состоянием его питания, в отдельных участках миокарда левого желудочка сердца и в меньшей степени правого начинают развиваться дистрофические процессы в виде мутного набухания (смотри Белковая дистрофия), жировой дистрофии (смотри). Могут возникать даже мелкие участки некроза мышечных волокон. Этому способствует и нередко наблюдаемый при Гипертоническая болезнь выраженный атеросклероз венечных артерий. На почве дистрофических и некробиотических изменений миокарда возникают очажки развития соединительной ткани, что приводит к очаговому и диффузному миокардиофиброзу (цветной рисунок 4). В мелких артериях миокарда изменения обычно незначительны, но могут наблюдаться явления фибриноидного набухания (смотри Фибриноидное превращение) вплоть до некроза с реактивной периваскулярной клеточной инфильтрацией и исхода в склероз.
В артерио-венозных анастомозах сердца отмечаются гипертрофия и гиперплазия их стенок за счёт функционального слоя. По мере нарастания явлений Гипертоническая болезнь в стенке анастомозов развиваются склеротические изменения, что, по мнению некоторых исследователей (А. В. Архангельский), ухудшает кровоснабжение миокарда; это один из факторов, способствующих развитию сердечной декомпенсации. В связи с недостаточным питанием и напряжённой работой сердца при Гипертоническая болезнь возникают значительные изменения в его интрамуральной нервной системе. Так, в ганглиозных клетках вегетативных узелков предсердий возникают явления хроматолиза, пикноза и эктопии ядер, сморщивания и гибели клеток (цветной рисунок 5). В нервных волокнах разного калибра отмечаются огрубение, варикозные вздутия, глыбчатый распад, в рецепторных приборах миокарда — дистрофические и деструктивные процессы в виде огрубевших и утолщённых волокон, фрагментации, образования натёков нейроплазмы. Иногда наблюдаются явления реактивного роста нервных волокон, составляющих чувствительные окончания.
Описанные изменения в интрамуральной нервной системе сердца не специфичны для Гипертоническая болезнь, но довольно характерны для болезней, которые сопровождаются кислородной недостаточностью. При Гипертоническая болезнь возникают изменения в артериях разного калибра, но они не однородны по своему характеру. Так, в крупных артериях эластического и эластически-мышечного типа эти изменения обычно отражают развитие атеросклероза, а каких-либо характерных для Гипертоническая болезнь изменений не развивается. В средних и малых артериях появляются изменения, указывающие на повышенную проницаемость сосудистой стенки, что ведёт к отложению в интиме не только липидов, но и гиалиноподобных белковых масс. Наибольшие изменения при Гипертоническая болезнь развиваются в артериолах (цветной рисунок 12), причём поражение их носит более или менее распространённый характер и обозначается как артериолосклероз (смотри).
Степень распространения и фаза поражения мелких артерий, артериол и капилляров может быть неодинаковой в различных органах и даже в одном и том же органе.
Кроме того, существуют некоторые качественные особенности процесса в каждом органе. Это связано частично с местными структурными особенностями артериальной системы. Наряду со старыми артериолосклеротическими изменениями (гиалиноз, эластофиброз) встречаются свежие изменения в виде плазматического пропитывания и артериолонекроза (цветной рисунок 10). Это указывает на то, что изменения в артериолах, мелких артериях, а также в капиллярах при Гипертоническая болезнь протекают со сменой периодов затуханий и вспышек дистрофического процесса. Клиникоанатомические сопоставления показывают, что морфология острых дистрофических изменений стенок мелких артерий, артериол и капилляров (плазматическое пропитывание, некроз сосудистой стенки) является эквивалентом тех клин, проявлений Гипертоническая болезнь, которые обозначаются в клинике как гипертонические кризы и могут возникать в любом отрезке сосудистой системы (И. В. Давыдовский). Изменения в венах при Гипертоническая болезнь выражаются в виде некоторого утолщения эластических мембран и интимы.
Повышение АД в большом круге кровообращения сопровождается нек-рыми изменениями также и в сосудах малого круга кровообращения.
В мелких разветвлениях лёгочной артерии развивается эластофиброз, ведущий иногда к значительному сужению просвета сосудов. В бронхиальных артериях отмечается утолщение мышечного слоя, склероз стенки и редко гиалиноз. Аргирофильные волокна утолщаются и огрубевают. В лёгочных венах на фоне застойного полнокровия встречаются гиперплазия эластических мембран интимы, накопление в ней хромотропного вещества и развитие склеротического утолщения внутренней оболочки. В сосудах замыкающего типа развиваются явления эластофиброза стенки, что, повидимому, затрудняет их функцию.
Отмечено, что в артериальных сосудах лёгких не встречается изменений типа артериолонекроза, плазматического пропитывания и гиалиноза. Густота сосудистой сети лёгочной ткани в опытах с «наливкой» лёгочных сосудов остаётся при Гипертоническая болезнь без изменений как в случаях с гипертрофией правого желудочка, так и без неё.
Изменения в различных органах и системах при Гипертоническая болезнь в значительной мере определяются распространённостью и тяжестью изменений сосудов, главным образом артериол. На основе поражения артериол почек развивается нефросклероз — разрастание соединительной ткани на месте запустевающих нефронов (смотри Нефросклероз). Почка уменьшается в размерах, становится мелкозернистой и называется первичносморщенной (артериолосклеротическая почка; цветной рисунок 3). Артериолосклеротический нефросклероз представляет собой проявление третьего (последнего) периода Гипертоническая болезнь Нередко у лиц, страдающих Гипертоническая болезнь, почки остаются как морфологически, так и функционально интактными.
Исследования М. А. Захарьевской показали, что при Гипертоническая болезнь в сосудистой системе почек развиваются следующие процессы: изменения артерий возрастного характера, атеросклеротические изменения, артериолосклероз. Возрастные изменения хорошо выражены во внутрипочечных артериях среднего калибра и заключаются в утолщении внутренней оболочки артерий вследствие расслоения внутренней эластической пластинки на несколько мембран с развитием небольшого количества соединительной ткани между ними.
Указанные изменения никогда не приводят к развитию нефросклероза. Атеросклеротические изменения в почечных сосудах наблюдаются при одновременном развитии атеросклероза в других частях артериальной системы. В системе почечных артерий атеросклеротические изменения наиболее выражены у места отхождения почечной артерии от аорты. Во внутрипочечных артериях атеросклероз проявляется лишь в виде отложения липидов во внутренней оболочке. Сужение атеросклеротическими бляшками просвета почечной артерии может приводить к грубоочаговому нефросклерозу, который обозначается как атеросклеротический нефросклероз, не имеющий большого клин, значения. И, наконец, третий вид сосудистых изменений в почках — артериолосклероз — типичное и наиболее важное проявление Гипертоническая болезнь
Изменения клубочков при артериолосклеротическом нефросклерозе разнообразны. Наряду с нормальными, но увеличенными в размерах клубочками обнаруживаются клубочки атрофические и клубочки с альтеративными изменениями.
Количество нормальных клубочков колеблется в широких пределах в зависимости от тяжести нефросклероза.
Атрофические клубочки могут иметь характер спавшихся, причём в одних из них явления гиалинизации имеются, в других отсутствуют.
Иногда в гиалинизированных клубочках встречается пылевидное или крупнокапельное отложение липидов. Клубочки с альтеративными изменениями выглядят разнообразно. Среди них встречаются клубочки со свежим плазматическим пропитыванием капиллярных петель и стенок артериол. В бесструктурной белковой массе видны ядерный распад, обрывки эластических волокон, отдельные гемолизированные эритроциты. При разрушении капиллярных петель белковые массы и эритроциты обнаруживаются в полости капсулы клубочка и просвета канальцев. Иногда в гомогенных плазматических массах обнаруживаются нити фибрина. В более поздней фазе плазматического пропитывания клубочка к описанным изменениям изредка присоединяется пролиферация клеток со стороны сохранившихся петель, капсулы и шейки клубочка. В исходе плазматического пропитывания и некроза петель и шейки клубочков развивается уплотнение белковых и омертвевших масс с развитием гиалиноза (смотри). В зависимости от распространённости плазматического пропитывания гиалиноз может охватывать весь клубочек или только отдельные его петли. Описываются также изменения в виде так называемый апоплектических клубочков (картина резкого переполнения петель клубочков кровью) и ожирение клубочков, при котором липидные капли или зерна наполняют клетки клубочков в разной степени. Петли ожиревших клубочков — тонкостенные, как в нормальных нефронах.
В эпителиоидных клетках юкстагломерулярного (околоклубочкового) аппарата почки при Гипертоническая болезнь увеличивается количество гранул ренина.
В канальцах при артериолосклеротическом нефросклерозе имеются или атрофические, или дистрофические изменения. Атрофия наблюдается в канальцах, соответствующих гиалинизированным клубочкам. Канальцы уменьшены в объёме, эпителий их уплощается. Межканальцевая строма утолщается и фиброзируется. Дистрофические изменения канальцев обнаруживаются в тех нефронах, в артериолах и клубочках которых наблюдаются альтератиные изменения. В этих случай в эпителии главного отдела канальцев отмечаются явления белково и жировой или гиалиново-капельной дистрофии. Иногда наблюдаете некроз эпителия. По мере гиалинизации клубочков в соответствующим канальцах начинают развиваться атрофические изменения с постепенным замещением паренхимы соединительной тканью. В сохранившихся нефронах между участками фиброзного запустевания отмечаются увеличенные в размерах клубочки (цветной рисунок 9) и канальцы с расширенным просветом. В мозговом слое почки наблюдаете избыток соединительной ткани гиалиноза.
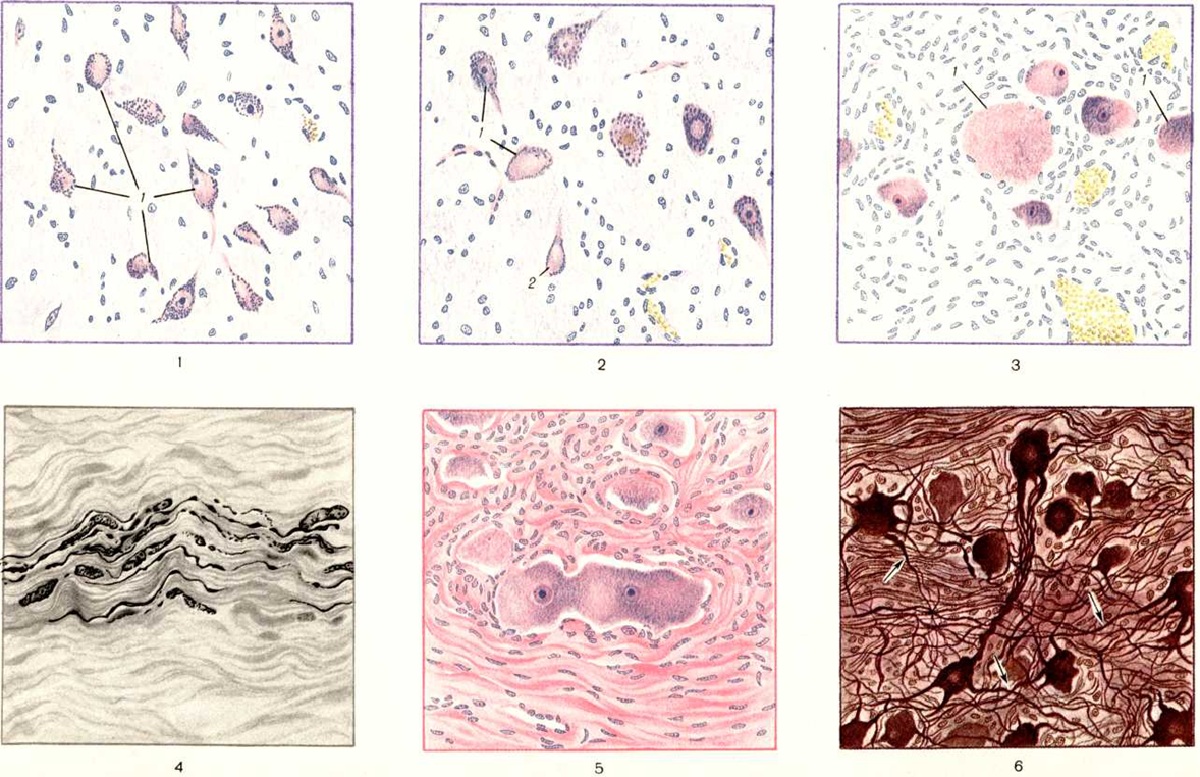
Изменения в центральной и периферической нервной систем при Гипертоническая болезнь отличаются большим разнообразием и зависят от тяжести течения заболевания, его продолжительности и степени изменений сосудистой системы. В головном мозге в различных стадиях Гипертоническая болезнь можно наблюдать отёк и небольшой утолщение мягкой мозговой оболочки, расширение субарахноидальных пространств, околососудистые клеточные инфильтраты. В веществе головного мозга наблюдаются острые и хронический изменения нервных клеток с выраженной в той или иной степени реакцией глии. В тяжёлых случаях Гипертоническая болезнь с быстрым течением со стороны нервных клеток коры головного мозга отмечаются деструктивные изменения. На этой почве особенно часто во II и III слоях коры лобной доли и в гиппокампе образуются обширные запустевания (Э. Л. Гербер).] Довольно часто отмечается увеличение в ткани головного мозга аргирофильной зернистости (рисунок 1), что, по данным П. Е. Скесарева, отражает нарушение окислительно-восстановительных процессов, развивающихся при Гипертоническая болезнь в результате тканевой гипоксии (смотри). Наблюдается гиперплазия и гипертрофия астроцитов, дистрофические изменения в форме разрыхления протоплазмы и утолщения отростков, амёбоподобные превращения клеток с исчезновением отростков и пикнозом ядер, со стороны микроглии — некоторый полиморфизм изменений, появление ветвистых форм, причём отростки отдельных клеток подвергаются огрубению. Иногда можно видеть фрагментацию отростков и клеточных тел (рисунок 2). В развитии структурных нарушений нейронов при Гипертоническая болезнь определённое значение имеет их функциональное состояние. Это становится особенно заметным при изучении ядер продолговатого мозга. Там имеется отчётливое различие в степени поражения вегетативных и соматических ядер.
Наиболее серьёзные изменения клеток встречаются в дорсальном ядре блуждающего нерва как по общему количеству изменённых невронов, так и особенно по числу нервных клеток, находящихся в состоянии некробиоза и некроза. Также заметно превалируют изменения со стороны нервных клеток вегетативных ядер гипоталамической области.
Так же как и в других органах, в частности в почках, в мелких артериях, артериолах и капиллярах мозга, отмечаются белковые субинтимальные отложения (цветной рисунок 6) с постепенным развитием гиалиноза (цветной рисунок 7 и 11), плазматическое пропитывание и разрыхление всей стенки артериолы с некробиозом элементов стенки или без него. При этом процессе появляются разрывы эластических мембран, возникают микроаневризмы, тромбозы просвета артерий, резкое изменение структуры мелких артерий и артериол, сопровождающееся расширением их просвета (К. Г. Волкова и другие).
Инсульты при Гипертоническая болезнь возникают в области центральных серых узлов и внутренней капсулы, где сосудистые изменения достигают наибольшей степени (смотри Инсульт). В месте кровоизлияния ткань мозга полностью разрушается, образуется полость, выполненная свернувшейся кровью, перемешанной с частицами разрушенной ткани мозга. Излившаяся кровь может прорваться в боковые желудочки мозга. Если больной перенёс острый период кровоизлияния, то в очаге начинается процесс распада и разжижения масс свернувшейся крови, образование гемосидерина по периферии очага и гематоидина в его центре. На месте кровоизлияния остаётся полость.
В ткани головного мозга, окружающей полость, обнаруживается обильное скопление зернистых шаров, наполненных частью жиром, частью гемосидерином. Иногда наряду со свежим кровоизлиянием отмечаются кисты — остатки ранее происшедших кровоизлияний (цветной рисунок 2).
Изменения вегетативной нервной системы при Гипертоническая болезнь разнообразны, не являются для неё специфическими и обнаруживаются преимущественно в системе афферентных (висцерорецепторных) волокон и вегетативных ядер грудного отдела спинного мозга. Наряду с дистрофическими и некробиотическими изменениями в высшая нервная система можно обнаружить признаки регенераторных процессов. Сюда можно отнести гипертрофию тела нейрона, появление в ядре двух и более ядрышек, наличие многоядерных ганглиозных клеток (цветной рисунок 5), фигуры амитотического деления ганглиозных клеток, скопления нейросимпластов. От некоторых дендритов в симпатических узлах отходят многочисленные коллатерали, которые переплетаются с коллатералями соседних дендритов (цветной рисунок 6).
 |
|  |
Рис. 1. | ||
 |
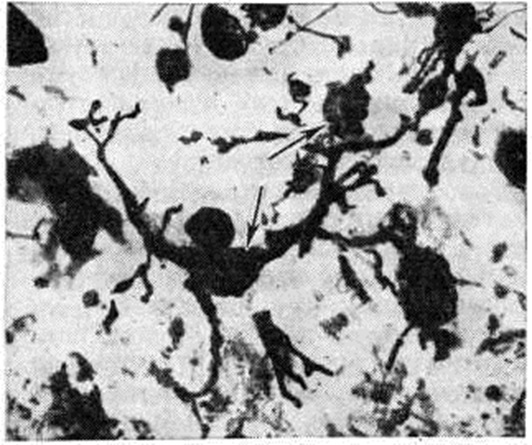
|  |
Рис. 2. | ||
Наиболее распространённым видом изменений нервных клеток симпатических ганглиев и вегетативных ядер спинного мозга является набухание клеток, частичный или полный хроматолиз (цветной рисунок 1 и 2); может развиваться карио и плазмоцитолиз. Нередко имеются явления гидропической дистрофии, особенно характерные для клеток периферических нервных узлов; наблюдается глыбчатый распад волокон. Тонкие безмякотные волокна обычно не изменяются. В патологический процесс довольно рано вовлекается синаптический аппарат симпатических ганглиев, причём синаптические колечки становятся повышено аргирофильными и постепенно превращаются в грубые аргирофильные шары, отрывающиеся от терминальных нитей. На месте погибших клеток в симпатических узлах образуются остаточные узелки из сателлитов.
В блуждающем нерве и в его узле отмечаются реактивные и дистрофические изменения толстых мякотных нервных волокон.
В узловатом ганглии обнаруживается резкое набухание ганглиозных клеток, распыление в них хроматофильного вещества, кариолиз (цветной рисунок 3). Дистрофические изменения определяются также в нервных окончаниях и волокнах рефлексогенной зоны дуги аорты (цветной рисунок 4) и каротидного синуса.
Для Гипертоническая болезнь характерны поражения главным образом сосудов сетчатки глаза (такие же, как в сосудах других областей), а также вторичные изменения сосудистой оболочки, обозначаемые как гипертоническая ретинопатия (смотри).
Наиболее постоянным является отёк соска зрительного нерва (смотри Застойный сосок) и окружающих его отделов сетчатки. Наблюдаются также кровоизлияния, отслойка сетчатки белковой жидкостью (цветной рисунок 8) и некрозы.
Очаговая отслойка сетчатки (смотри) проявляется скоплением в субретинальном пространстве, главным образом в окружности соска зрительного нерва, белковой жидкости. Кровоизлияния в ткани сетчатки могут быть очаговыми или диффузными, встречаются во всех слоях сетчатки, но резче бывают выражены в её задних отделах. В слое нервных волокон кровоизлияния имеют форму полос, в наружных слоях сетчатки — округлую форму. В более поздних стадиях ретинопатии наблюдается отложение в сетчатке белковых масс. Белковые отложения сначала появляются в межзернистом слое задних отделов сетчатки, их отложения постепенно распространяются и на передние отделы. Очаговые некрозы сетчатки встречаются в тяжёлых случаях Гипертоническая болезнь как проявление далеко зашедшей ретинопатии при наличии отёка, отслойки, кровоизлияний и выраженных как гиперпластических, так и дистрофических изменений сосудов.
Нервные клетки ганглиозного слоя сетчатки подвергаются изменениям во всех стадиях Гипертоническая болезнь. Они слабо выражены в I и II стадиях. В этих случаях в ряде нервных клеток отмечаются гиперхроматоз ядер, неравномерность рисунка и распределения хроматофильного вещества, вакуолизация протоплазмы. В поздней стадии развития Гипертоническая болезнь отмечаются тотальный хроматолиз, резко выраженная вакуолизация протоплазм мы клетки, кариоцитолиз и полная гибель нервных клеток.
В основном изменения нервных элементов сетчатки при Гипертоническая болезнь зависят от расстройств кровообращения, вызываемых в ней как функциональными нарушениями, так и органическими поражениями сосудов внутренних оболочек глаза. На состояние глаза оказывают влияние изменения, которые обнаруживаются при Гипертоническая болезнь в полулунном узле тройничного нерва, через посредство которого обеспечивается трофическое влияние на органы зрения. В полулунном узле при Гипертоническая болезнь обнаруживаются изменения сосудов (эластофиброз, плазматическое пропитывание, гиалиноз), нервных клеток и волокон. В нервных клетках встречаются явления сморщивания, вакуолизации и гибель нейронов, волокна подвергаются глыбчатому распаду.
В эндокринных железах при Гипертоническая болезнь обнаруживают в разной степени изменения как со стороны сосудов, так и со стороны паренхимы. Изменения сосудов встречаются в надпочечниках, поджелудочной железе, передней доле гипофиза, щитовидной железе, изменения паренхимы — в основном также в этих железах.
В передней доле гипофиза количество эозинофилов и главных клеток соответствует норме, число же базофильных клеток довольно часто увеличивается.
В надпочечниках при Гипертоническая болезнь определяется гиперплазия коркового и мозгового вещества. Изменения мозгового слоя непостоянны. В одних случаях отмечается его гиперплазия, в других, более тяжёлых и длительных по течению, — атрофические и дистрофические изменения. В поджелудочной железе наблюдаются атрофия, склероз и липоматоз паренхимы, очаги некроза, причём интенсивность атрофических и дистрофических нарушений находится в прямой зависимости от степени сосудистых изменений. В щитовидной железе при Гипертоническая болезнь наблюдаются атрофические и дистрофические изменения; в некоторых случаях встречается активизация коллоида и наличие крупного сочного фолликулярного эпителия. В половых железах каких-либо характерных изменений, помимо встречающихся иногда сосудистых поражений, не обнаружено.
Морфологически изменения в эндокринных железах при Гипертоническая болезнь вероятнее всего носят вторичный характер и обусловлены сосудистыми изменениями, на почве которых возникают дистрофические, некробиотические и склеротические изменения. Не исключена возможность, что известную роль в их развитии играют трофические нарушения, связанные с поражениями в центральной и периферической нервной системе и в иннервационном аппарате самих эндокринных желёз.
В каротидном гломусе отмечаются дистрофические и склеротические изменения, что согласуется с предположениями, что поражение депрессорного аппарата играет роль в патогенезе гипертензии в поздних стадиях Гипертоническая болезнь
В желудочно-кишечного тракте при Гипертоническая болезнь лишь изредка встречаются типичные поражения сосудов во всех фазах их развития. В печени они не обнаруживаются.
В селезёнке иногда развиваются тяжёлые деструктивные изменения сосудов, осложнённые тромбозом и развитием множественных очагов некроза (так называемый пятнистая селезёнка). В подобных случаях нередко по тем же причинам возникают множественные некрозы в поджелудочной железе (так называемый пятнистая поджелудочная железа).
В сосудах кожи при Гипертоническая болезнь наблюдается преимущественно пролиферация всех элементов стенки сосудов, спадение просвета капилляров и пролиферация перицитов.
Отсутствие морфологически изменений в органах (кроме гипертрофии сердца) в первом, функциональном периоде Гипертоническая болезнь согласуется с представлениями о ведущей роли нарушений центральной нервной регуляции сердечно-сосудистой системы в происхождении болезни.
Клиническая картина
Иногда единственным проявлением Гипертоническая болезнь на протяжении многих лет является повышение АД. Отсутствие или скудость клин, проявлений Гипертоническая болезнь, особенно в её ранних стадиях, ведёт к тому, что у части больных заболевание остаётся длительно не выявленным. Так, по данным Научно-исследовательского института кардиологии им. A. Л. Мясникова АМН СССР, более чем у 35% мужчин в возрасте 50—59 лет повышение АД было впервые выявлено при массовом обследовании. Однако большинство больных обращается с жалобами, которые в ранних стадиях Гипертоническая болезнь нельзя считать специфичными (утомляемость, раздражительность, бессонница, слабость, головокружение, сердцебиение).
Не являются строго специфичными и обозначенные Г. Ф. Лангом как типичные для Гипертоническая болезнь головные боли (утренние, типа «тяжёлой головы», затылочной локализации, усиливающиеся в горизонтальном положении, уменьшающиеся после ходьбы), которые действительно характерны для больных Гипертоническая болезнь, но наблюдаются и у лиц, не имеющих повышения АД.
В поздних стадиях жалобы больных часто определяются осложнениями Гипертоническая болезнь (почечная или сердечная недостаточность, проявления сопутствующего атеросклероза). Нередко наблюдаются кратковременные (от нескольких часов до нескольких суток) обострения болезни — кризы (смотри), которые, по некоторым данным, отмечаются у 20— 34% больных Гипертоническая болезнь
Течение Гипертоническая болезнь характеризуется стадийностью в развитии артериальной гипертензии и симптомов регионарных расстройств кровообращения. В СССР нашла широкое применение классификация Гипертоническая болезнь по стадиям и фазам, предложенная A. Л. Мясниковым. В ней были развиты основные положения классификаций Гипертоническая болезнь по стадиям, разработанные Г. Ф. Лангом и Е. М. Тареевым. Согласно этой классификации, принятой Всесоюзной конференцией терапевтов в 1951 год, в течении Гипертоническая болезнь выделяют три стадии, каждая из которых подразделяется на две фазы.
1 стадия. Фаза А — латентная, или предгипертензивная. АД обычно нормальное и повышается больше, чем у здоровых лиц, лишь в момент эмоционального напряжения, под действием холода, боли и некоторых других внешних раздражителей. Фаза Б — транзиторная. АД повышается периодически, главным образом под влиянием внешних раздражителей, и возвращается к нормальному уровню без каких бы то ни было лечебный мероприятий; сосудистые кризы (точнее ангиодистонические, то есть связанные с расстройствами тонуса сосудов) наблюдаются редко. Иногда в этой стадии выявляется сужение мелких артерий и расширение вен глазного дна. Органические изменения со стороны сердца, почек, головного мозга отсутствуют.
2 стадия. Фаза А — лабильная. АД постоянно повышено, но уровень его неустойчив. Под влиянием щадящего режима (отдых, нормализация сна, рациональная организация труда и тому подобное) АД может на некоторое время нормализоваться. Чаще, чем в I стадии, возникают сосудистые кризы (смотри). Развивается гипертрофия левого желудочка сердца, определяемая по усилению верхушечного толчка, смещению левой границы кнаружи, а также рентгенологически и на ЭКГ. На глазном дне, кроме изменений, выявляемых уже в I стадии болезни, нередко обнаруживаются также извитость артерий и «симптом перекрёста» I степени (сужение вены в месте её перекрещивания с артерией), а также бледность сосков зрительных нервов. Фаза Б — стабильная. Характеризуется значительным и стойким повышением АД, для снижения которого необходимо применение медикаментозной терапии. Сосудистые кризы протекают более, тяжело. Нередко наблюдаются и проявления сопутствующего атеросклероза (стенокардия, инфаркт миокарда, нарушения мозгового кровообращения и так далее). Признаки гипертрофии миокарда становятся более выраженными. Второй тон сердца над аортой, как правило, усилен, при сопутствующем атеросклерозе аорты он может иметь металлический оттенок. Иногда над верхушкой сердца выслушивается систолический шум, что говорит об относительной недостаточности митрального клапана, обусловленной дилатацией гипертрофированного левого желудочка или уменьшением тонуса сосочковых мышц. Систолический шум может выслушиваться и над аортой; такой шум связан с её расширением, которое удаётся выявить перкуторно и рентгенологически. В ряде случаев удаётся обнаружить ретростернальную пульсацию, связанную с удлинением восходящего отдела грудной аорты.
Ангиопатия сетчатки резко выражена: артерии сужены, извиты, вены значительно расширены; отмечается «симптом перекрёста» II—III степени (умеренное или значительное растяжение вены дистальнее и проксимальнее области перекрёста и резкое сужение в месте перекрещивания с артерией). Калибр артерий становится неравномерным; нередко они имеют вид «серебряной проволоки». Иногда наблюдаются точечные кровоизлияния в сетчатку, тромбоз её артерий и вен. В этой фазе болезни могут наблюдаться дистрофические изменения внутренних органов (в первую очередь мозга, сердца и почек) вследствие расстройств кровообращения в них.
III стадия. Фаза А — склеротическая компенсированная. АД стойко и значительно повышено, для его снижения необходимо применение сильнодействующих медикаментозных средств. Если наблюдаются кризы, они протекают так же, как в фазе Б II стадии. Появляются признаки артериолосклероза почек (снижение концентрационной функции, резкое уменьшение почечного кровотока, нередко малая протеинурия и гематурия), кардиосклероза (приглушённость тонов сердца, большая, чем в предыдущей стадии, выраженность симптомов его гипертрофии и дилатации), склероза мозговых сосудов (снижение памяти, концентрации внимания, слабодушие и другие). Но функция внутренних органов нарушена нерезко (отсутствуют стойкие проявления почечной, сердечной и цереброваскулярной недостаточности), и трудоспособность некоторых больных хотя бы частично сохранена. Фаза Б — склеротическая декомпенсированная. Характеризуется тяжёлыми нарушениями функции внутренних органов, что делает больных полностью нетрудоспособными (почечная или сердечная недостаточность; тяжёлая цереброваскулярная недостаточность, часто с очаговыми неврологический нарушениями вследствие тромбозов или геморрагий; гипертоническая ангио и нейроретинопатия).
В III стадии АД может быть несколько ниже, чем во II («обезглавленная гипертензия» вследствие снижения пропульсивной функции сердца или нарушений мозгового кровообращения). Для обеих фаз III стадии характерны тяжёлые изменения сосудов и нервных структур глазного дна. Помимо симптомов, типичных для фазы Б II стадии, могут наблюдаться массивные кровоизлияния в сетчатку, «белые пятна» — очаги плазморрагий или дистрофических изменений сетчатки. Некоторые артерии имеют вид «медной проволоки», что обусловлено выраженным гиалинозом их стенок.
По классификации Гипертоническая болезнь, принятой Комитетом экспертов ВОЗ в 1962 г., в течении болезни также выделяются три стадии: I — функциональных изменений; II — начальных органических изменений и III — стадия выраженных органических изменений в органах, прежде всего в почках.
Классификация Гипертоническая болезнь по стадиям, и особенно по фазам, в известной мере условна. Иногда невозможно установить, к какой стадии (и в особенности к какой фазе) относится Гипертоническая болезнь у конкретного больного. Нередко артериальная гипертензия, носящая лабильный характер при первых исследованиях, сохраняет его в течение многих лет, причём всякие признаки прогрессирования заболевания отсутствуют. Иногда, напротив, артериальная гипертензия у больного Гипертоническая болезнь с момента её обнаружения носит стабильный характер; в подобных случаях не удаётся выявить ранних стадий заболевания, которые, возможно, действительно отсутствуют. Неясен вопрос о соотношении между Гипертоническая болезнь I стадии и вегетативно-сосудистой дистонией с тенденцией к прессорным реакциям. Не исключено, что речь идёт об одном заболевании с разными формами течения.
По характеру прогрессирования симптомов Гипертоническая болезнь и её продолжительности выделяют четыре варианта течения: 1) быстро прогрессирующий (злокачественный); 2) медленно прогрессирующий; 3) непрогрессирующий; 4) обратного развития. Дискутируется принадлежность к Гипертоническая болезнь артериальной гипертензии со злокачественным течением. Для этой формы характерно быстрое прогрессирование, причём АД с самого начала заболевания стойко держится на высоких цифрах и часто имеет тенденцию к дальнейшему повышению; очень рано развиваются органические изменения, свойственные конечным стадиям Гипертоническая болезнь (тяжёлая нейроретинопатия, артериолосклероз и артериолонекроз в почках и других органах, сердечная недостаточность, нарушения мозгового кровообращения). Заболевание при отсутствии активного лечения заканчивается смертью больных через 1—2 года после появления первых симптомов. Лечение может значительно затормозить развитие заболевания и даже, по данным ряда авторов, привести к переходу его течения в медленно прогрессирующее. Г. Ф. Ланг указывал, что злокачественное течение Гипертоническая болезнь может быть первичным и вторичным; в последнем случае ему предшествует длительный период медленного прогрессирования Гипертоническая болезнь, что даёт основание говорить о «злокачественной фазе» заболевания. «Вторично злокачественную» гипертензию у больных Гипертоническая болезнь связывают с развитием изменений, характерных для почечной недостаточности.
Злокачественное течение несравненно чаще встречается при симптоматических артериальных гипертензиях (смотри Гипертензия артериальная). Это позволяет некоторым авторам предполагать, что все случаи злокачественного течения артериальной гипертензии носят вторичный, симптоматический характер, даже если причина её не выяснена. А. Л. Мясников (1965), Шпах (М. О. Spach) с соавторами (1973) и другие считают, что злокачественное течение может приобретать артериальная гипертензия любой этиологии, в том числе и обусловленная Гипертоническая болезнь Е. М. Тареев высказывал предположение о том, что «злокачественный вариант» течения Гипертоническая болезнь представляет собой самостоятельную нозологическую форму.
Несмотря на то, что при Гипертоническая болезнь поражаются сосуды всех областей, в клин, симптоматике обычно преобладают признаки преимущественного поражения головного мозга, сердца или почек, что позволило Е. М. Тарееву выделить три формы Гипертоническая болезнь — церебральную, кардиальную и почечную.
В клинической практике часто приходится встречаться с одновременным выраженным поражением сосудов двух или всех трёх указанных областей, в связи с чем не всегда удаётся отнести заболевание у конкретного больного к одной из этих форм.
Течение Гипертоническая болезнь у многих больных осложняется гипертоническими кризами, которые А. Л. Мясников (1965) рассматривает как резкие обострения болезни на короткий срок, характеризующиеся рядом нервнососудистых нарушений и последующими гуморальными реакциями. Гипертонические сосудистые кризы впервые описал Паль (J. Pahl, 1903). По наблюдениям Н. А. Ратнер с соавторами (1974) кризы отмечаются у 20—34% больных Гипертоническая болезнь Кризы могут возникать во всех стадиях Гипертоническая болезнь, а иногда служат её единственным проявлением. Н. А. Ратнер и Г. Л. Спивак предлагают различать гипертонические кризы двух типов. Кризы первого типа (связанные с выбросом в кровь адреналина) более характерны для ранних стадий болезни. Клинически они проявляются дрожью, сердцебиением, головной болью. Продолжительность их измеряется часами, а иногда и минутами. Повышение АД обычно невелико. После криза нередко отмечается полиурия. Кризы второго типа (вызванные выбросом норадреналина) встречаются преимущественно в поздних стадиях Гипертоническая болезнь Зарубежные авторы называют их гипертонической энцефалопатией. Кризы второго типа проявляются сильной головной болью, тошнотой, рвотой, нарушениями зрения («летающие мушки», тёмные пятна перед глазами, иногда непродолжительная слепота). Во время криза может развиться нарушение мозгового кровообращения динамического характера (с преходящей очаговой симптоматикой) или инсульт; нередко отмечается стенокардия, инфаркт миокарда, сердечная астма и отёк лёгких. Кризы продолжаются от нескольких часов до нескольких суток. При ишемической болезни сердца внезапное и значительное повышение АД может предшествовать обострению коронарной недостаточности или сочетаться с ним, даже если эти больные не страдают Гипертоническая болезнь. Поэтому диагноз Гипертоническая болезнь в подобных случаях неправомерен.
Осложнения
В поздних стадиях Гипертоническая болезнь может осложняться почечной недостаточностью (смотри), сердечной недостаточностью (смотри Сердечно-сосудистая недостаточность), цереброваскулярной недостаточностью. Гипертоническая болезнь способствует развитию осложнений, связанных с атеросклерозом, таких как ишемическая болезнь сердца (смотри), ишемические и геморрагические инсульты (смотри), субарахноидальные кровоизлияния, расслаивающая аневризма аорты (смотри Аневризма расслаивающая). Осложнением Гипертоническая болезнь могут быть также нарушения зрения, связанные с развитием ангио и ретинопатии (смотри).
Психические расстройства
Клинически выделить психические расстройства, возникающие при Гипертоническая болезнь, чрезвычайно трудно, так как преобладающее большинство наблюдающихся психических изменений не имеет специфического характера; по проявлениям они сходны с психическими изменениями, отмечающимися при других сосудистых заболеваниях мозга, в частности при атеросклерозе (смотри). Многие психиатры отказываются от клин, разграничения атеросклеротических и гипертонических психозов и предпочитают говорить обобщённо о сосудистых психозах или психических расстройствах при сосудистых поражениях мозга, не дифференцируя их в нозологический или морфологически отношениях.
О частоте психических расстройств при Гипертоническая болезнь в литературе нет единого мнения: одни авторы отрицают существование самостоятельных гипертонических психозов, другие — говорят о широком их распространении. Для систематизации психических расстройств при Гипертоническая болезнь были предложены различные критерии: их группировка проводилась по стадии заболевания, по психопатологическим и (или) патогенетическим признакам.
В ранних стадиях Гипертоническая болезнь возможны различные неспецифические неврозо и психопатоподобные расстройства, существенно не отличающиеся от сходных психических расстройств в начальных стадиях церебрального атеросклероза. Они проявляются, например, псевдоневрастеническим синдромом с жалобами на утомляемость, снижение трудоспособности, ослабление памяти; отмечаются явления раздражительной слабости, аффективная лабильность, преобладание тревожного настроения и ипохондрических опасений. Наблюдается также развитие мнительности, ипохондрической фиксации на неприятных соматических ощущениях. В связи с кризами или с приступами стенокардии ипохондрические опасения нередко принимают сверхценный или фобический характер. В начальных стадиях Гипертоническая болезнь усиливаются и заостряются ранее свойственные больным личностные особенности, которые у некоторых больных достигают степени психопатоподобных изменений. Одновременно происходит огрубение личности, постепенно утрачиваются наиболее тонкие индивидуальные черты и установки. Характерной чертой психических изменений в начальных этапах Гипертоническая болезнь являются выраженные колебания степени их интенсивности — изменчивость клин, проявлений вплоть до их полного исчезновения на различные периоды времени. В зависимости от прогрессирования сосудистого процесса динамика этих неврозо и психопатоподобных изменений происходит на фоне развития более или менее выраженного органического психосиндрома, изменений личности и разных сторон интеллектуальной деятельности (суждений, памяти, способности к творчеству и тому подобное).
Ряд авторов [Е. С. Авербух, Крапф (Е. Krapf) и другие] подчёркивали частоту острых депрессивных и тревожно-депрессивных состояний во II стадии Гипертоническая болезнь Их нозологическая трактовка трудна. Часть из них, по-видимому, следует рассматривать как спровоцированные и видоизменённые церебральным сосудистым заболеванием эндогенные психозы. Некоторые формы острых аффективных расстройств можно отнести к сосудистым психозам. Обычно это острые, сравнительно кратковременные, быстро достигающие максимальной выраженности тревожно-депрессивные синдромы, которые часто протекают со страхами (в виде так называемый депрессий страха), нередко с бредовыми идеями осуждений и гибели, а иногда также с помрачением сознания на высоте психоза. Обнаруживающийся в таких случаях параллелизм между развитием преходящих аффективных расстройств и динамикой сосудистого процесса (подъёмы АД, кризы и тому подобное), а также анамнестические данные, в частности отсутствие фазных аффективных расстройств в прошлом, подтверждают трактовку этих форм как острых гипертонических психозов. Об этом же говорит и усиление психоорганических изменений, наблюдающееся нередко после исчезновения острых психических расстройств. Другие острые психические расстройства, возникающие при Гипертоническая болезнь, протекают с синдромами нарушенного сознания (оглушённость, сумеречные, делириозные, онейроидные и аментивные состояния). Они возникают преимущественно в связи с острыми нарушениями мозгового кровообращения (смотри). Характерным является смена состояний нарушенного сознания. Оглушённость различной степени и продолжительности переходит нередко в состояние психомоторного возбуждения со страхами, галлюцинаторными и бредовыми расстройствами, а далее в делириозные или аментивные синдромы (смотри) с исходом в глубокую астению или в корсаковский синдром (смотри). При осложнении Гипертоническая болезнь кровоизлиянием в мозг помрачение сознания бывает обычно более выраженным, полиморфным и длительным, чем при чисто атеросклеротических (ишемических) инсультах. Явления спутанности и психомоторного возбуждения бывают особенно выраженными при субарахноидальных кровоизлияниях. Возникающие нередко при церебральных формах Гипертоническая болезнь длительные состояния оглушённости напоминают характерные для опухолей мозга состояния помрачённого сознания (так называемый псевдотуморозные состояния). При гипертензивных кризах изредка встречаются и сумеречные состояния с преходящими двигательными автоматизмами.
Острые психические расстройства, развивающиеся в связи с нарушениями мозгового кровообращения, могут сопровождаться очаговыми, афатическими, апрактическими, агностическими и другими симптомами, находящимися в зависимости от локализации сосудистого поражения.
В III стадии Гипертоническая болезнь развиваются постепенно или остро (постапоплектически) различные синдромы деменции — стойкого обеднения и оскудения всех сторон психической деятельности. Наблюдающиеся в этих случаях клин, формы деменции в основном соответствуют дисмнестическому или лакунарному, амнестическому, псевдопаралитическому и псевдостарческому типам деменции, то есть тем, которые встречаются и при атеросклерозе мозговых сосудов. Однако несомненно чаще, чем при атеросклерозе мозговых сосудов, при Гипертоническая болезнь наблюдается так называемый псевдопаралитический вариант слабоумия с выраженной эйфорией, беспечностью и благодушием, резким снижением критики, грубым изменением личности и расторможенность влечений, но вместе с тем со сравнительно менее выраженными расстройствами памяти. Относительно часто, особенно после нарушений мозгового кровообращения, развиваются амнестический (корсаковоподобный) тип деменции или синдромы деменции, протекающие с различными очаговыми симптомами.
Дифференциальный диагноз труден, особенно у пожилых больных, когда Гипертоническая болезнь довольно часто осложняют другие психические заболевания. Такое сочетание наблюдается особенно часто у больных маниакально-депрессивным психозом (смотри). Поскольку в таких случаях Гипертоническая болезнь видоизменяет клин, картину аффективного психоза, придавая ему «органические черты», правильный диагноз возможен часто только на основании анамнестических данных, включающих сведения о конституционально-генетическом фоне, на котором развилось заболевание. Часто наблюдаются и случаи, когда Гипертоническая болезнь предшествует, а возможно, и провоцирует поздно манифестирующий эндогенный психоз. Так как клинической, картина и в таких случаях бывает значительно видоизменённой, решение дифференциально диагностических трудностей нередко возможно только на основании наблюдений за дальнейшим течением. Псевдотуморозные состояния дифференцируются с опухолевыми процессами в основном по неврологический и офтальмологический данным с учётом результатов других исследований. Дифференциальный диагноз между псевдопаралитической формой сосудистой деменции и прогрессивным параличом (смотри) основывается главным образом на отсутствии характерных для нейросифилиса неврологический и серологические данных.
Прогноз психических изменений при Гипертоническая болезнь теснейшим образом связан с прогнозом основного сосудистого заболевания. В целом, психические расстройства развиваются чаще всего при более прогрессирующих и в прогностическом отношении менее благоприятных формах гипертонической болезни.
Диагноз и дифференциальный диагноз
Различный подход к лечению Гипертоническая болезнь и симптоматических артериальных гипертензий требует максимально точной дифференциальной диагностики этих состояний. Выявить или исключить все возможные причины симптоматической артериальной гипертензии только по клин, симптомам и данным первичного обследования не всегда возможно. Сложные методы диагностики многих симптоматических гипертензий (смотри Гипертензия артериальная) не могут использоваться в каждом случае повышенного АД; поэтому, хотя Гипертоническая болезнь относится к наиболее распространённым заболеваниям, в некоторых случаях диагноз остаётся недостоверным. Исходя из практических соображений, во многих случаях предварительный диагноз Гипертоническая болезнь ставят при отсутствии чётких симптомов какого либо заболевания, которое могло бы послужить причиной симптоматической артериальной гипертензии у данного больного. Существует ряд признаков, наличие которых требует тщательного обследования больного для выявления или исключения симптоматической артериальной гипертензии: 1) возраст больного моложе 20 и старше 60 лет, если артериальная гипертензия развилась в этот период жизни; 2) остро возникшее и стойкое повышение АД; 3) очень высокое АД; 4) злокачественное течение артериальной гипертензии; 5) наличие кризов с клиникой симпато-адреналового возбуждения; 6) указания на любое заболевание почек в анамнезе, а также на возникновение артериальной гипертензии в период беременности; 7) наличие в период обнаружения артериальной гипертензии даже минимальных изменений в осадке мочи и незначительной протеинурии. Если данные специального исследования больных с перечисленными признаками не выявляют заболевания, лежащего в основе вторичной, симптоматической, гипертензии, диагноз Гипертоническая болезнь можно считать достоверным.
Возможны случаи сочетания Гипертоническая болезнь с другими заболеваниями, когда (за редкими исключениями) нельзя с уверенностью решить, является ли имеющееся поражение почек, эндокринных желёз и тому подобное фоном для развития Гипертоническая болезнь или причиной симптоматической артериальной гипертензии. Лишь в тех случаях, когда АД стойко нормализуется после устранения предположительной причины артериальной гипертензии (например, удаление поражённой пиелонефритом почки), можно прийти к твёрдому выводу о симптоматическом характере повышения АД.
В терминальной стадии Гипертоническая болезнь при наличии сморщивания почек дифференциальный диагноз с нефрогенной симптоматической артериальной гипертензией особенно труден, иногда практически невозможен.
Лечение
Больные Гипертоническая болезнь нуждаются в неотложной медпомощи при возникновении гипертензивных кризов, при острой левожелудочковой недостаточности, при проявлениях ишемической болезни сердца, нарушениях мозгового кровообращения.
При необходимости неотложной гипотензивной терапии применяют дибазол (8—10 мл 0,5% раствора внутривенно), рауседил (1 миллиграмм внутримышечно или медленно внутривенно в изотоническом растворе хлорида натрия), гипотиазид 50 миллиграмм внутрь или лазикс 40 миллиграмм внутривенно. При недостаточном эффекте применяют ганглиоблокаторы (бензогексоний до 20 миллиграмм внутримышечно, пентамин до 40 миллиграмм внутримышечно или капельно внутривенно), следя за тем, чтобы снижение АД не было очень резким — это может привести к развитию коронарной или цереброваскулярной недостаточности. Многим больным помогают нейролептики — аминазин (20—25 миллиграмм внутримышечно), дроперидол (до 4 миллилитров 0,25% раствора внутримышечно или внутривенно медленно). Весьма эффективен катапресан (гемитон), который при кризах назначают в дозе 0,15 миллиграмм внутримышечно или медленно внутривенно на 20 миллилитров изотонического раствора хлорида натрия. При затяжных кризах целесообразно назначать альфа-метилдофа (допегит) внутрь по 0,25 грамм (до 2 грамм в сутки). Адренолитические препараты, блокирующие α-рецепторы (тропафен 1 миллилитров 1% раствора в 20 миллилитров изотонического раствора хлорида натрия внутривенно медленно или 1—2 миллилитров 1—2% раствора внутримышечно), более действенны при симпато-адреналовых кризах. При симптомах энцефалопатии, связанной с отёком мозга, назначается сульфат магния (сернокислая магнезия) — 10 миллилитров 25% раствора внутримышечно, мочегонные средства, в первую очередь осмотические диуретики (20% раствор маннитола в изотоническом растворе хлорида натрия в дозе 1 грамм сухого вещества на 1 килограмм веса внутривенно или 30% раствор мочевины в 10% растворе глюкозы в той же дозе внутривенно). Редко для снижения внутричерепного давления прибегают к спинномозговой пункции. Кровопускание малоэффективно. Субъективное облегчение могут приносить горчичники по ходу позвоночника, горячие ножные ванны.
Причинное лечение, направленное на борьбу с неврозом, лежащим в основе Гипертоническая болезнь, наиболее эффективно на ранних (IA — IIA) стадиях заболевания. Проводятся мероприятия общего характера (нормализация режима труда и отдыха, занятия физкультурой под контролем врача). Если этого недостаточно, назначают дифференцированную терапию неврозов (смотри) с использованием седативных средств (бромиды, препараты валерианы, пустырника и тому подобное), транквилизаторов (тазепам, седуксен, элениум, эуноктин и тому подобное), реже — нейролептиков и антидепрессантов по назначению психоневролога. В комплекс лечения включается и словесное воздействие на больного, который должен знать о сущности Гипертоническая болезнь и достигнутых в борьбе с ней успехах. Большинству больных, если только они не отличаются чрезмерной мнительностью, следует сообщать истинные значения его АД. Когда один врач «убавляет» цифры давления, а другой сообщает тому же больному их истинную величину, это может привести к возникновению у больного отрицательных эмоций, неверия в успех лечения.
Неэффективность описанного лечения обычно требует применения собственно гипотензивных средств (смотри), действующих на различные звенья патогенеза Гипертоническая болезнь. Наиболее сильное действие оказывают препараты, тормозящие проведение нервных импульсов на уровне вегетативных ганглиев,— ганглиоблокаторы (бензогексоний, пентамин, пирилен, димеколин и другие). В связи с их выраженными побочными действиями, а также быстро развивающейся толерантностью к ним эти препараты для лечения Гипертоническая болезнь применяются редко, главным образом в случаях её злокачественного течения при неэффективности других средств, а также при гипертензивных кризах.
При лечении ганглиоблокаторами необходимо измерять АД в положении больного лёжа и стоя в связи с возможностью развития ортостатического коллапса — резкого падения давления при переходе из горизонтального положения в вертикальное (смотри Коллапс). Выраженное гипотензивное действие свойственно некоторым симпатолитическим препаратам, в частности октадину (изобарин). Октадин также может вызывать ортостатический коллапс, в связи с чем лечение начинают с малых доз (10 миллиграмм в сутки), постепенно увеличивая их до 50—100 миллиграмм в сутки. Близок к октадину по силе действия и особенностям применения орнид (бретилий). Несколько меньшим терапевтическим действием, но лучшей переносимостью обладает метилдофа (допегит); эффективные суточные дозы этого препарата крайне индивидуальны, и поэтому лечение начинают с суточной дозы 0,25 грамм, при необходимости постепенно доводя её до 2 грамм (в 3—4 приёма). Широкое применение в лечении Гипертоническая болезнь получили препараты, содержащие резерпин (раунатин, раувазан и другие), а также сам резерпин, центральное нейролептическое действие которого удачно дополняет собственно гипотензивный эффект. Побочные действия резерпина в дозах, применяемых в практике терапевта (как правило, не более 2 раз в сутки), наблюдаются редко. Выраженным гипотензивным действием обладает катапресан (гемитон), являющийся активатором альфа-адренорецепторов в центральная нервная система, возбуждение которых снижает активность центральных симпатических нейронов, что тормозит высвобождение норадреналина в синапсах головного мозга. Блокаторы бета-адренергических рецепторов — анаприлин (обзидан, индерал)— вызывают брадикардию и уменьшают минутный объем сердца, с чем и связывают в основном их гипотензивное действие. В связи со значительными различиями в индивидуальной чувствительности для достижения терапевтического эффекта дозу иногда приходится увеличивать до 250 миллиграмм анаприлина в сутки и даже более, хотя средняя суточная доза препарата составляет 60—120 миллиграмм.
Все вышеперечисленные средства при необходимости комбинируют со средствами, снижающими миогенный (базальный) тонус сосудов. Для такой комбинации нередко применяют гидразинофталазин (апрессин). Он повышает сердечный выброс, улучшает кровоснабжение жизненно важных органов. Однако к апрессину быстро развивается толерантность, а вызываемые им осложнения (психозы, гипертермия, синдром системной красной волчанки) ограничивают его применение в эффективных дозах. Дибазол, широко использовавшийся в недавнем прошлом, практически не оказывает гипотензивного действия в межприступный период Гипертоническая болезнь, как и назначаемый иногда с этой целью папаверин. На миогегный тонус косвенно влияют и диуретики, усиливающие выведение из организма ионов натрия. Чаще всего назначают дихлотиазид (гипотиозид) в дозе 25—50 миллиграмм 2 раза в день. Диуретическое действие дихлотиазида на больных, у которых нет задержки воды в организме, практически не проявляется. Фуросемид (лазикс) не имеет существенных преимуществ перед гипотиазидом в отношении гииотеггивного действия. Применение диуретических средств, усиливающих выведение из организма ионов натрия, ведёт и к потере калия, которая должна быть возмещена соответствующей диетой или назначением препаратов калия. Гипотензивное действие антагониста альдостерона спиронолактона (верошпирон, альдактон) проявляется главным образом при назначении его больным Гипертоническая болезнь, протекающей с явлениями гиперальдостеронизма (смотри).
Применение всех гипотензивных средств при Гипертоническая болезнь должно быть длительным — многомесячным, а при необходимости и многолетним. Причиной отмены того или иного препарата может быть длительное снижение АД до желательного уровня, повышенная чувствительность или, напротив, толерантность к препарату и возникновение побочных эффектов; в последних случаях необходимо подбирать другой препарат.
При комбинации гипотензивных средств следует иметь в виду, что наиболее рациональны сочетания гипотензивных средств, каждое из которых действует на разные уровни патогенеза Гипертоническая болезнь, например, резерпин и гипотиазид, резерпин и октадин, анаприлин и апрессин и тому подобное Применение подобных комбинаций позволяет уменьшить дозы каждого из входящих в их состав препаратов и, таким образом, ослабить их побочные действия, не утратив гипотензивного эффекта.
Индивидуальный подбор гипотензивных средств и их комбинаций следует проводить с учётом ведущих патогенетических механизмов артериальной гипертензии у каждого больного, что не всегда возможно из-за сложности методик необходимых обследований (определение активности ренина, показателей центральной гемодинамики, экскреции альдостерона и тому подобное). В период становления болезни (I —II А стадии) в большинстве случаев наблюдается гиперкинетический тип кровообращения, клинически проявляющийся тахикардией и преимущественно систолической гипертензией. В этих случаях целесообразно назначать блокаторы бета-адренергических рецепторов, способствующие уменьшению частоты и силы сердечных сокращений. В более поздних стадиях эффективны препараты раувольфии и комбинации различных гипотензивных средств. Вообще вопрос о том, следует ли стремиться снизить давление у всех больных Гипертоническая болезнь до нормального уровня, спорен. У 20% больных Гипертоническая болезнь с умеренной артериальной гипертензией снижение артериального давления сопровождается ухудшением самочувствия.
Особенно осторожно следует применять гипотензивные препараты больным с клинической, проявлениями сопутствующего Гипертоническая болезнь атеросклероза (ишемическая болезнь сердца, цереброваскулярная недостаточность), а также артериолосклероза почек. У больных с проявлениями атеросклероза резкое снижение давления может привести к развитию очаговых изменений в миокарде или ишемического инсульта; уменьшение кровоснабжения почек при их артериолосклерозе способствует развитию почечной недостаточности. При первично злокачественном течении Гипертоническая болезнь ранняя и активная гипотензивная терапия безусловно показана. Кроме проведения гипотензивной терапии, больным при необходимости назначаются симптоматические средства: вазоактивные препараты регионарного действия, сердечные гликозиды, коронароактивные, противоаритмические и другие средства.
Резкое ограничение содержания солей натрия в рационе питания (до 1 грамм поваренной соли в день) примерно в 1/3 случаев приводит к нормализации артериального давления у больных с артериальной гипертензией. Однако больные тяжело переносят такую диету; в некоторых случаях она приводит к развитию гипонатриемии (смотри). Умеренное ограничение в диете поваренной соли можно рекомендовать всем больным.
Эффективность лечения Гипертоническая болезнь у тучных больных повышает лечение от ожирения.
Хирургическое лечение больных Гипертоническая болезнь — двусторонняя тораколюмбальная симпатэктомия (смотри) — применяется очень редко в связи с нестойкостью его результатов и наличием большого арсенала мощных гипотензивных средств.
Больные Гипертоническая болезнь обычно плохо адаптируются к изменениям климатических условий, в связи с чем целесообразнее всего лечить их в местных санаториях. Возможно лечение больных в ранних (IА — IIA) стадиях заболевания на курортах Крыма и Кавказа (за исключением горных) в нежаркое время года. Не подлежат санаторно-курортное лечению больные Гипертоническая болезнь со злокачественным течением, а также больные Гипертоническая болезнь III стадии, с частыми кризами или выраженными проявлениями коронарной, цереброваскулярной и почечной недостаточности.
Физиотерапевтические мероприятия сводятся к борьбе с неврозом, лежащим в основе заболевания.
Лечебная физкультура применяется для профилактики, лечения и при реабилитации больных Гипертоническая болезнь Обоснованием к применению ЛФК при Гипертоническая болезнь является уравновешивающее влияние физ. упражнений на процессы возбуждения и торможения в коре головного мозга, улучшение функций нейрогуморальных регуляторных механизмов и согласование деятельности основных систем организма. Особенно выраженное благоприятное влияние оказывают физических упражнения на состояние гемодинамики: улучшают процессы обмена в сердечной мышце, нормализуют реактивность сосудистой системы больных наряду с улучшением функций внешнего дыхания, пищеварения и обмена веществ, в частности липидного обмена; они нормализуют также процессы гемокоагуляции и способствуют уменьшению субъективных проявлений болезни.
ЛФК показана всем больным Гипертоническая болезнь: для больных с заболеванием I и II стадий она является методом функциональной, патогенетической терапии и профилактики; для больных с Гипертоническая болезнь III стадии, имеющих ряд осложнений, физических упражнения назначаются как вид симптоматической терапии.
Применяется ЛФК в следующих формах: утренняя гимнастика (зарядка), лечебный гимнастика, дозированная ходьба, терренкур (восхождение по гористой местности), плавание, туризм, гребля, подвижные игры (волейбол, бадминтон, городки), лыжные прогулки. Благоприятное влияние на больных оказывает умеренный труд на свежем воздухе — в саду, огороде. Основной формой ЛФК является лечебный гимнастика, к-рая проводится ежедневно от 20 до 30 минут. Рекомендуются общеразвивающие упражнения, чередующиеся с дыхательными — статического и динамического характера. Упражнения выполняются в спокойном темпе, без усилий и напряжений. Специальными упражнениями для больных Гипертоническая болезнь являются: упражнения на расслабление различных мышечных групп, дыхательные, на тренировку вестибулярного аппарата и на координацию (рисунок 3). С успехом используется плавание в бассейне. Больным в III стадии заболевания при развитии осложнений в основном применяется лечебный гимнастика (в положениях лёжа, сидя), дозированная ходьба. При наличии у больных головных болей, головокружений целесообразно применение массажа затылочной области головы и плечевого пояса по В. Н. Мошкову длительностью 10—15 мин. через день.
Больные должны заниматься ЛФК регулярно и длительное время после консультации с врачом; она дополняет комплексную терапию больных и хорошо сочетается с диетотерапией, различными бальнеопроцедурами и физиотерапией.
Прогноз
Имеются сообщения о возможности длительной ремиссии и даже обратного развития Гипертоническая болезнь при своевременно начатом (в I — II стадиях болезни) и регулярно проводимом лечении. Иногда при этом АД нормализуется на годы и регрессируют патологический изменения глазного дна. Некоторыми авторами [Пейдж (J. Н. Page), 1966; Э. М. Волынский, 1967 Т. Я. Сидельникова, 1971] описаны отдельные случаи выздоровления больных Гипертоническая болезнь, которым на ранних стадиях была назначена рациональная терапия. Однако чаще всего Гипертоническая болезнь имеет медленно прогрессирующее течение. Правильное применение гипотензивных препаратов способствует увеличению продолжительности жизни больных Гипертоническая болезнь, значительному уменьшению частоты осложнений, задержке прогрессирования заболевания. Мойер и Брест (J. Н. Moyer, А. N. Brest, 1966) сравнили продолжительность жизни больных Гипертоническая болезнь, регулярно получавших гипотензивные средства, и аналогичной группы больных, не получавших лечения. За 5 лет наблюдения выжило 72% леченых и лишь 24% нелеченых больных.
Смерть больных Гипертоническая болезнь может наступить в результате изменений, вызванных самой артериальной гипертензией (почечная недостаточность, сердечная недостаточность), но чаще причиной смерти являются осложнения сопутствующего Гипертоническая болезнь атеросклероза (инфаркт миокарда, нарушения мозгового кровообращения). В результате широкого применения активных гипотензивных средств структура летальных исходов при Гипертоническая болезнь значительно изменилась. Медленнее прогрессируют гипертрофия и перенапряжение миокарда, изменения в артериолах почек, резко снизилась частота развития почечной недостаточности; уменьшилось число геморрагических инсультов, хотя число ишемических инсультов относительно увеличилось [Т. Я. Сидельникова, 1971; Худ (В. Hood) и соавторами, 1966; Смерк (F. Н. Smirk), 1972], что, возможно, связано с уменьшением перфузионного давления у больных с атеросклерозом сосудов головного мозга. В изменении структуры летальности при Гипертоническая болезнь, по-видимому, играет роль и увеличение продолжительности жизни больных, большинство из которых доживает до того возраста, в котором чаще всего проявляются осложнения сопутствующего Гипертоническая болезнь атеросклероза.
Прогноз при Гипертоническая болезнь ухудшается рядом факторов: 1) стойкое повышение АД у молодых мужчин; постоянная величина диастолического давления выше 110 миллиметров ртутного столба; значительное увеличение сердца; наличие на ЭКГ признаков выраженной перегрузки левого желудочка сердца; 5) сердечная недостаточность; 6) наличие функциональной недостаточности почек; 7) наличие признаков нарушения мозгового или коронарного кровообращения; 8) тяжёлая ретинопатия (при гипертонической ретинопатии III степени 80% больных погибает в течение 5 лет с начала её выявления, даже если функция почек у них в этот период сохранена). Прогноз при умеренном изменении глазного дна определяется главным образом степенью поражения сердца (гипертрофия и особенно перегрузка). Некоторые клин, признаки определяют ближайший прогноз. Так, выраженная почечная недостаточность и отёк сосков зрительных нервов указывают на возможность летального исхода в ближайшие недели или месяцы.
Трудоспособность больных Гипертоническая болезнь зависит от ряда субъективных и объективных факторов. Между изменениями АД и самочувствием больных нет обязательного параллелизма: многие больные чувствуют себя хорошо и работают даже при очень высоких цифрах АД. Полностью нетрудоспособны больные во время гипертензивных кризов и в течение нескольких дней после их окончания, хотя в межкризовый период подавляющее большинство этих больных в состоянии успешно справляться со своими профессиональными обязанностями. Стойкое снижение или полная утрата трудоспособности у больных Гипертоническая болезнь наступает при возникновении осложнений самой артериальной гипертензии (почечная или сердечная недостаточность, тяжёлая ретинопатия) или сопутствующего атеросклероза (инфаркт миокарда, нарушения мозгового кровообращения и так далее).
Профилактика
Исходя из концепции, согласно которой причиной Гипертоническая болезнь служат нарушения высшей нервной деятельности, предполагают, что первичной профилактикой Гипертоническая болезнь является предупреждение неврозов. Предупреждению прогрессирования болезни и развития её осложнений способствуют нормализация режима труда и отдыха, рациональная диета и индивидуально подобранная терапия.
Большую роль в предупреждении прогрессирования Гипертоническая болезнь играют созданные в СССР при многих промышленных предприятиях ночные санатории (профилактории), где работники этих предприятий проходят курс лечения без отрыва от производства (смотри Санаторий-профилакторий).
|
Богословский В.А.; Струков А.И.; Хитрик И.И.; Штернберг Э.Я.; Шхвацабая И.К. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Гипертермический синдром |
⇓ Полный свод знаний. Том первый А. ⇓ |
Гипертрихоз ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |