Перикардит |
||
 |
 |
Оглавление
|
ПерикардитПерикардит (pericarditis; греческий peri вокруг, около + kardia сердце + -itis) — воспаление серозного перикарда, серозной оболочки сердца. Перикардит редко наблюдается как самостоятельная форма патологии, обычно он представляет собой частное проявление полисерозита (смотри полный свод знаний) или возникает как осложнение различных неинфекционных и инфекционных (сепсис, пневмония и другие) заболеваний или травм. В клинической практике к Перикардит относят нередко и такие поражения перикарда, в частности при заболеваниях крови и опухолях, которые в строгом смысле не соответствуют определению Перикардит как воспалительного процесса: кровоизлияния в перикард, инфильтрация его лейкозными клетками, прорастание опухолевой тканью и тому подобное Об изменениях, развивающихся в перикарде, о накоплении жидкости, сращениях париетальной и висцеральной пластинок серозного перикарда было известно ещё античным врачам. С началом патологоанатомических вскрытий в Европе, в 17—18 веков, появились более точные описания Перикардит в работах Стенона (N. Stenon, 1669), Ланчизи (G. М. Lancisi, 1728), Халлера (A. Haller, 1756) и другие Прижизненная диагностика перикардита стала возможной в начале 19 век благодаря разработке методов перкуссии и аускультации, применение которых позволило установить и описать такие признаки Перикардит, как расширение абсолютной тупости сердца (при «водянке околосердия») и шум трения перикарда. Л. Нагумович (1823) впервые описал больного, погибшего от тампонады сердца в результате выпотного перикардита. Ж. Буйо (1835) прижизненно диагностировал экссудативный Перикардит при ревматизме. В 1882 год В. М. Керниг сообщил о сухом Перикардит как первом дифференциально-диагностическом симптоме при грудной жабе (симптом Кернига). Изолированный туберкулёзный Перикардит впервые описал в 1892 год Р. Вирхов. В 1839—1840 годы В. А. Караваев систематически производил парацентез перикарда во время вспышки скорбута в Кронштадте. Пункции перикарда получили распространение в 80-х годах 19 века после экспериментального изучения тампонады сердца, проведённого Розе (Е. Rose, 1884). В тот же период Л. В. Орловым (1882) и Розенштейном (S. Rosenstein, 1881) осуществлены первые перикардиотомии по поводу гнойного Перикардит Накоплению знаний о Перикардит способствовали достижения бактериологии, иммунологии, внедрение рентгенологическое и других методов исследования уже в 20 век Об аллергических перикардитах стало известно с тех пор, как Розенхаупт (Н. Rosenhaupt) в 1905 год наблюдал Перикардит после введения ребёнку дифтерийного антитоксина и были описаны Перикардит после введения противостолбнячной сыворотки. В 30-х годах 20 век аллергический Перикардит воспроизведён экспериментально. В 1956 год Дресслер (W. Dressier) описал постинфарктный синдром (смотри полный свод знаний) с рецидивирующим Перикардит аутоиммунной природы. Это помогло понять патогенез посткомиссуро и постперикардиотомных, а также посттравматических и постгеморрагических Перикардит Оперативные вмешательства при сдавливающем Перикардит и экстраперикардиальных сращениях, предпринятые в начале 20 век, получили достаточное диагностическое и техническое обеспечение в 40-х годах (А. Н. Бакулев, Ю. Ю. Джанелидзе). Оглавление Особенности перикардита у детей |
Классификация
Вследствие редкой нозологический самостоятельности Перикардит его классификация ограничивается разделением по этиологии и клинико-морфологически проявлениям. В Международной статистической классификации болезней (1975) это разделение представлено тремя рубриками: ревматический Перикардит, острый неревматический Перикардит и прочие поражения перикарда. Более подробная этиологического классификация Перикардит предусматривает их разделение на группы по виду этиологического факторов, прежде всего на инфекционные Перикардит и неинфекционные, или асептические, а также Перикардит, вызванные простейшими (амёбный, малярийный); паразитарные Перикардит (вызванные эхинококком, цистицерком).
К инфекционным относят бактериальные Перикардит— неспецифические, чаще всего кокковые, и специфические: Туляремийный, бруцеллезный, сальмонеллёзный, дизентерийный, сифилитический. Особое место среди инфекционных Перикардит занимает туберкулёзный Перикардит Группа небактериальных инфекционных Перикардит включает вирусные и риккетсиозные Перикардит (при гриппе, инфекционном мононуклеозе и другие); грибковые Перикардит (актиномикоз, кандидоз). К инфекционным относят также Перикардит, не связанные с непосредственным внедрением возбудителя в перикард и развивающиеся как инфекционно-аллергические, если доказана микробная природа аллергизации (например, ревматический перикардит).
Неинфекционными считают первично-аллергические Перикардит, например, при сывороточной болезни; Перикардит, вызываемые непосредственным повреждением сердца,— травматические (при закрытых травмах и местных ожогах электроразрядами) и эпистенокардические при инфаркте миокарда; аутоаллергические Перикардит, к которым относят альтерогенные — посттравматические, постинфарктные, посткомиссуро и постперикардиотомные; Перикардит при системных заболеваниях соединительной ткани (красная волчанка и склеродермия, ревматоидный артрит, дерматомиозит), заболеваниях крови и геморрагических диатезах, злокачественных опухолях, болезнях с глубокими обменными нарушениями (уремический, подагрический Перикардит).
Выделяют также идиопатический, или острый доброкачественный, Перикардит, этиология которого не установлена. Диагноз такого Перикардит ставят, по-видимому, не всегда обоснованно в случаях, когда не удаётся доступными методами установить возбудителя заболевания, или при описании казуистических Перикардит (аллергической природы, а также вызванных редкими возбудителями, особенно вирусами).
По клинические, течению Перикардит разделяют на острые и хронические, а по клинико-морфологически проявлениям выделяют фибринозный (сухой), экссудативный (с серозным, серозно-фибринозным или геморрагическим экссудатом), гнойный, гнилостный, экссудативно-адгезивный, адгезивный (слипчивый) и фиброзный (рубцовый).
Под определением «выпотной», или «экссудативный», описывают только ту форму Перикардит, при которой в перикардиальной полости накапливается значительное количество жидкого выпота. Течение и диагностика этой формы Перикардит существенно отличаются от так называемый сухого Перикардит, характеризующегося фибринозным экссудатом. Гнойные и гнилостные Перикардит описываются также обособленно от экссудативных.
Вариантами Перикардит являются «жемчужница» (диссеминация по перикарду воспалительных гранулем) и выпотной Перикардит с хилёзным или холестериновым выпотом в перикардиальной полости. По влиянию на сердечную деятельность хронические адгезивные и фиброзные Перикардит разделяют на протекающие без стойких нарушений кровообращения и на констриктивный, или сдавливающий, Перикардит, который нередко сопряжён с обызвествлением перикарда (панцирное сердце).
Статистика
Статистика Перикардит основывается главным образом на патологоанатомических данных, так как клинические, сведения о заболеваемости Перикардит недостоверны из-за трудностей прижизненной диагностики. Признаки активного или перенесённого в прошлом Перикардит обнаруживаются на вскрытии в 3—4% случаев. В младших и средних возрастных группах женщины болеют Перикардит в 3 раза чаще, чем мужчины; после 40— 50 лет разница в частоте заболеваемости нивелируется.
В прошлом число Перикардит инфекционного происхождения значительно превосходило число асептических, по данным А. А. Герке (1950) в 5 раз. Из Перикардит, обнаруживавшихся на вскрытии, 15,9% составляли Перикардит при сепсисе, 20,5% — осложнявшие пневмонию. Доля этих Перикардит снизилась соответственно до 7,0 и 1,8% за счёт уменьшения числа умирающих от сепсиса и пневмонии (у умерших от этих заболеваний вовлечение перикарда в процесс наблюдается не реже, а даже чаще, чем в прошлом). Снижение частоты инфекционных Перикардит связано с широким применением антибиотиков и произошло в основном за счёт резкого уменьшения числа кокковых Перикардит Однако, по данным Т. Бругша (1955), Перикардит возникает и при лечении антибиотиками у 1—2% больных пневмонией, чаще правосторонней. При туберкулёзе Перикардит выявляется у 4—5% умерших. При ревматизме М. А. Скворцов (1938) на основании гистологический исследований установил поражение перикарда в 90,6% всех секционных случаев, В. Т. Талалаев (1923) — в 50% случаев. При общем снижении заболеваемости туберкулёзом и ревматизмом частота поражений перикарда при них не уменьшилась. Среди асептических форм Перикардит возросла частота уремического, послеинфарктного и опухолевого Перикардит.
Этиология и патогенез
Этиология Перикардит в значительной мере определяет и их патогенез, который соответствует в целом патогенезу воспаления (смотри полный свод знаний), развивающегося как первичное, инфекционное или как аллергическое. К непосредственным причинам развития Перикардит следует относить факторы, первично повреждающие серозную оболочку сердца. В зависимости от природы этих факторов их можно разделить на инфекционные (различные микроорганизмы, грибки, простейшие) и неинфекционные: иммунные (образование в перикарде комплексов антиген-антитело), в том числе экзоаллергические и аутоиммунные; токсические, в частности эндотоксические (например, токсемия при уремии); механические, вызывающие альтерацию перикарда без участия аллергии и инфекционные агентов (трансмуральный инфаркт миокарда, закрытая травма сердца, электрический разряд, кровоизлияния). Такая систематизация этиологического факторов имеет относительное значение для понимания этиологии отдельного случая Перикардит, так как, во-первых, воздействие этих факторов может быть сочетанным (например, травма + инфекция) и, во-вторых, повреждающее воздействие на перикард одного фактора может быть неоднозначным. Так, например, микроорганизмы и продукты их жизнедеятельности могут в одних случаях выступать в роли инициатора инфекционные воспаления, в других — в роли токсического фактора, в третьих — как аллергические антигены. Для некоторых Перикардит причины их возникновения нельзя считать окончательно установленными — идиопатические Перикардит
Инфекционные перикардиты. До широкого применения антибиотиков преобладали бактериальные неспецифические Перикардит, наиболее частыми возбудителями которых были стрептококк, пневмококк, стафилококк. С внедрением в клинические, практику антибактериальной терапии преобладающее место занял стафилококк, устойчивый к ряду антибиотиков. Другие неспецифические бактериальные Перикардит по сравнению с кокковыми встречаются относительно редко. Среди них особое место занимают Перикардит, вызываемые анаэробной флорой, в частности у раненых.
Из специфических инфекционные заболеваний, сопровождающихся Перикардит, имеют значение брюшной тиф, сальмонеллёзы, туляремия, лёгочная чума. При алгидной холере фибринозные наложения на серозном перикарде были частой патологоанатомической находкой, но это поражение перикарда, обычно связанное с дегидратацией, происходило без участия холерного вибриона. Пути проникновения возбудителя в перикард различаются при разных заболеваниях. При сепсисе инфект попадает в перикард гематогенно, при околосердечных воспалениях (медиастинит, плеврит, плевропневмония и тому подобное) — контактным путём или лимфогенно. При бактериальном эндокардите проникновение возбудителя в перикард может быть связано с язвенной пенетрацией в зоне клапана аорты или с септико-эмболическим инфарктом миокарда. При некоторых заболеваниях, особенно вирусной этиологии, решающую роль приобретает снижение иммунобиологических свойств организма. Так, течение гриппа, кори, ветряной оспы в ряде случаев осложняется бактериальным Перикардит кокковой природы.
К развитию Перикардит в отдельных случаях приводят бруцеллёз, сибирская язва, коли-бациллярные заболевания, сифилис.
Туберкулёзный перикардит наиболее часто развивается при ретроградном проникновении бацилл в перикард по лимфатических, путям из средостенных (медиастинальных) и трахеобронхиальных лимфатических, узлов. Различают две формы поражения: туберкулёзный Перикардит и туберкулёз перикарда. Под последним понимают высыпание специфических бугорков без образования выпота: милиарный туберкулёз, жемчужница, туберкулома перикарда. О туберкулёзном Перикардит говорят при наличии выпота, спаечного процесса или обызвествлений. В патогенезе туберкулёзного Перикардит преобладают инфекционно-аллергические механизмы.
Ревматический перикардит относится к частным проявлениям серозита при ревматизме (смотри полный свод знаний), патогенез которого и этиологического связь со стрептококковой инфекцией интенсивно изучаются.
Вирусные перикардиты возникают чаще, чем их удаётся верифицировать. Во время эпидемии гриппа в 1918—1920 годы («испанка») у каждого четвёртого умершего обнаруживали Перикардит (обычно вируснобактериальной природы). В последние десятилетия хорошо изучен Перикардит, вызываемый вирусом гриппа группы А или В. Поражение сердца при гриппе (обычно миоперикардит) может выступать на первый план и при отсутствии специальных серологический и вирусологический исследований, что квалифицировалось как идиопатический, острый неспецифический или доброкачественный Перикардит
Возбудителем острого Перикардит может быть вирус Коксаки, причём в ряде случаев симптомы Перикардит являются главенствующими в проявлениях болезни. Напротив, при инфекционном мононуклеозе, хотя сердце поражается часто, Перикардит возникает редко.
Описаны случаи Перикардит при натуральной оспе, эпидемическом паротите, ветряной оспе, аденовирусных инфекциях. Эванс (Е. Evans, 1961) считает, что любая вирусная инфекция может в отдельных случаях приводить к острому Перикардит
Предполагалась вирусная этиология так называемый острого доброкачественного или идиопатического Перикардит, который в качестве особой формы был описан Барнсом и Берчеллом (A. Barnes, Н. Burchell) в 1942 год Вирусная природа заболевания допускалась ввиду отсутствия микробного возбудителя и с учётом того, что такому Перикардит обычно предшествует катар верхних дыхательных путей. С расширением диагностических возможностей случаи идиопатического Перикардит нашли различное этиологического объяснение; часть из них имеет аллергическую природу.
Риккетсиозные перикардиты наиболее известны при сыпном тифе. Поражение перикарда у умерших от этого заболевания обнаруживалось в 10,5% случаев (А. А. Герке, 1950).
Грибковые перикардиты встречаются редко. Актиномикоз перикарда возникает в результате контактного распространения из первичного очага в лёгких и плевре. В связи с широким применением антибактериальных средств некоторое распространение получил кандидамикоз, при котором перикард вовлекается в процесс всегда вторично.
Протозойные перикардиты представляют исключительную редкость. Амёбы попадают в перикард только в результате прямого распространения гнойно-воспалительного процесса из печени или лёгких. Имеются сведения об обнаружении в перикардиальном выпоте малярийного плазмодия.
Неинфекционные (асептические) перикардиты наблюдаются при закрытой травме (травматический Перикардит) грудной клетки, при интраперикардиальных геморрагиях с образованием геморрагического выпота в перикардиальной полости, а также вследствие других непосредственных повреждений сердца.
Эпистенокардический Перикардит является следствием некротических изменений при трансмуральном инфаркте миокарда. Его обнаруживают у 20— 30% умерших от инфаркта миокарда. При подагре Перикардит связывают с микротравмами, отложениями солей.
Перикардит при острых лейкозах обусловлен повреждением перикарда лейкозными клетками или кровоизлияниями в перикард. При хронический лейкозах очаги патологический кроветворения возникают в сердце почти в половине случаев, иногда они образуют узелковые разрастания или инфильтрируют оболочки. В отдельных случаях Перикардит развивается при лимфогранулематозе и некоторых лимфомах.
Перикардит при опухолях обычно связан с ростом злокачественных новообразований, исходящих из перикарда или прорастающих его извне. Доброкачественные опухоли редко бывают причиной Перикардит, за исключением гемангиом серозного перикарда, осложняющихся гемоперикардом, который может привести к развитию Перикардит
Лучевые Перикардит при острой лучевой болезни возникают в результате развития мелких множественных кровоизлияний в обе пластинки перикарда с последующим формированием в ряде случаев серозно-фибринозного перикардита. У больных, которым проводилась лучевая терапия на область средостения и левую половину грудной клетки, Перикардит обнаруживается в сроки от 6 месяцев до 3 лет после облучения в дозах 2500—4000 рад.
Уремический Перикардит возникает у больных с почечной недостаточностью, обычно в терминальных её стадиях (наблюдается более чем у половины больных). Возникновение Перикардит не всегда соответствует высокому уровню гиперазотемии и связано, по-видимому, с выделением серозными оболочками, в том числе перикардом, различных токсических веществ, накапливающихся в организме. Острый Перикардит наблюдается и у больных, находящихся на гемодиализе; у них часто развивается гемоперикард, что связывают с гепаринизацией. проводимой на фоне уремии. Эти формы протекают особенно тяжело, приводят к тампонаде, а в последующем — к констрикции сердца.
Иммуногенные перикардиты обусловлены изменениями иммунной системы организма под влиянием разных причин. Общим для всех Перикардит этой группы является участие в их патогенезе реакций антиген — антитело, что предполагает предварительную сенсибилизацию организма экзоаллергенами (неинфекционной либо инфекционной природы) или эндоаллергенами, которыми могут быть и изменённые собственные ткани организма.
Аллергические Перикардит наблюдаются в ряде случаев после введения сывороток (противостолбнячной и другие), при применении некоторых лекарств, при сенной лихорадке, как проявление синдрома Леффлера. Аутоаллергические, или альтерогенные, Перикардит возникают после различных повреждений перикарда; в частности, они составляют кардиальный компонент постинфарктного, посткомиссуротомного и постперикардиотомного синдромов. Некроз миокарда или повреждение сердца и его оболочек при хирургическом вмешательстве могут способствовать началу аутоаллергического процесса, который в последующем реализуется диффузным рецидивирующим Перикардит, плевритом, пневмонией, артритом. Подобный синдром возникает также после механических повреждений перикарда у лиц с ранением или тупой травмой области сердца. Получены прямые данные о циркуляции в крови у больных с рецидивирующим Перикардит после инфаркта миокарда и после комиссуротомии специфических антикардиальных антител, обладающих высоким титром.
Аутоиммунный механизм развития Перикардит реализуется при таких заболеваниях, как системная красная волчанка, при которой Перикардит наблюдается более чем в половине случаев, склеродермия, ревматоидный артрит, хронический активный гепатит, люпоидный синдром лекарственного генеза.
Патогенез гемодинамических нарушений при перикардите. Перикард представляет собой важную интероцептивную зону регуляции деятельности сердца и системной циркуляции крови. Так называемый опорная функция перикарда, ограничивающая пределы диастолического расширения камер сердца, в большой мере обеспечивается импульсацией с рецепторов серозной оболочки сердца. Не только формирование болевых ощущений, но и ряд нарушений функций систем кровообращения и дыхания (снижение АД, изменение ритма сердца, тахипноэ) имеют при Перикардит рефлекторную природу. В начальных фазах и при сухом Перикардит эти нарушения обычно бывают преходящими. При накоплении в перикардиальной полости экссудата или формировании слипчивого Перикардит и плотной соединительнотканной капсулы существенное влияние на гемодинамику (смотри полный свод знаний) оказывает и механическое ограничение насосной функции сердца из-за снижения диастолического объёма желудочков. В то же время строгих соотношений между объёмом выпота и степенью гемодинамических расстройств нет. Экспериментальные исследования показали, что нарушения кровообращения (падение артериального давления, венозный застой) возникают, когда в перикардиальной полости создаётся давление 50—60 миллиметров водного столба. При медленном накоплении выпота происходит постепенное увеличение объёма перикардиальной полости, заполняются косая и поперечные пазухи перикарда, растягивается фиброзный перикард, внутриперикардиальное давление существенно не повышается даже при больших выпотах (до 2—3 литров). В то же время происходит оттеснение лёгких, ограничивается их объем, изменяется положение сердца, но кровообращение при этом существенно не нарушается. При быстрой экссудации давление в полости перикарда становится положительным. Венозное давление повышается, опережая на 20—30 миллиметров водного столба внутриперикардиальное, что обеспечивает в новых условиях диастолическое заполнение камер сердца кровью. По мере повышения внутриперикардиального давления сердце сдавливается все сильнее. Это приводит к характерным нарушениям гемодинамики, которым Розе (Е. Rose, 1884) дал название тампонада сердца (смотри полный свод знаний). Состояние больного становится несовместимым с жизнью при повышении внутриперикардиального давления до показателей, требующих повышения центрального венозного давления выше 340— 400 миллиметров водного столба. При профузном накоплении жидкости в перикарде и при разрывах стенки сердца с поступлением крови в перикардиальную полость струёй венозное давление существенно не повышается; больной погибает от рефлекторных нарушений кровообращения раньше, чем в перикардиальной полости успеет накопиться 300—500 миллилитров жидкости.
Внутриперикардиальная жидкость сдавливает наряду с камерами сердца и крупные венозные стволы, расположенные внутриперикардиально, а нижняя полая вена, прижимаемая к позвоночнику, может сдавливаться и внеперикардиально. Имеют также значение изменения угла впадения крупных вен в предсердия (перегиб). Сдавление верхней и нижней полых вен оказывается неравномерным: в положении лёжа преимущественно нарушается отток из верхней полой вены, в положении сидя — из нижней полой, особенно из печёночных вен, на первый план выступают нарушения печёночного и портального кровообращения (смотри полный свод знаний). Медиастинальный фиброадгезивный процесс также может сопровождаться деформацией крупных вен. Случаи внеперикардиального сужения вен в результате рубцового процесса представляют, однако, большую редкость. Обычно проходимость венозных стволов не нарушается, но в связи с вовлечением их в сращения глубокий вдох не только не усиливает притока крови к магистральным венам грудной клетки, но даже затрудняет его из-за перегиба венозных стволов. Описаны случаи солитарного венозного синдрома, то есть повышение давления в одной из полых вен: верхнемедиастинальный синдром (смотри полный свод знаний Стокса воротник) и нижнемедиастинальный, или синдром нижней полой вены (смотри полный свод знаний Полые вены, патология).
Образование внутриперикардиальных спаек и рубцов может приводить к нарушению деятельности сердца. Если рубцы фиксируют сердце к позвоночнику, грудной клетке и диафрагме, то на вдохе, когда грудная клетка расширяется и диафрагма опускается, спайки оказывают механическое сопротивление сокращению сердца. При этом наблюдаются экстрасистолия, парадоксальный пульс, одышка. Плевроперикардиальные сращения не ограничивают сокращений сердца, но ведут к структурным изменениям прилежащих отделов лёгочной ткани (маргинальные эктазии и склероз).
Образование утолщённого и плотного (нерастяжимого) перикарда при продуктивном воспалительном процессе создаёт препятствие диастолическому растяжению желудочков сердца, приводит к их гиподиастолии и стойким гемодинамическим нарушениям, описываемым как констриктивный синдром. Различают первичную и вторичную гиподиастолию. Первичная является непосредственным результатом стягивающего рубцового процесса, вторичная — зависит от недостаточной растяжимости уплотнившегося перикарда у лиц с последующей гипертрофией и дилатацией сердца, то есть развивается без уменьшения исходного объёма перикардиального мешка. Первый из этих вариантов сдавливающего Перикардит обусловлен особым склерогенным характером фибропластического компонента воспаления, обозначаемым как пахиперикардит; он наблюдается чаще всего при туберкулёзе, в ходе гнойного перикардита и после гемоперикарда. Второй вариант возникает при одновременном поражении двух или всех трёх оболочек сердца, чаще всего при ревматическом Перикардит, когда формирование клапанного порока, приводящее к компенсаторному расширению и гипертрофии желудочков, происходит уже на фоне изменённого перикарда.
Наибольшее клиническое значение имеют сдавливающие Перикардит с механизмом первичной гиподиастолии. При сдавлении сердца на почве пахиперикардита нарушения гемодинамики наступают в ранние сроки, чаще всего через несколько недель или месяцев после начала заболевания, при вторичном сдавливании (без ретракции капсулы) — всегда с отсрочкой, продолжающейся несколько лет, и никогда не носят быстропрогрессирующего характера.
Непосредственные измерения давления с помощью катетеризации сердца (смотри полный свод знаний) у больных констриктивным Перикардит позволили установить, что одинаковый уровень давления в правом желудочке, правом предсердии и магистральных венах устанавливается при сдавливающем Перикардит задолго до конца диастолы. Это было бы невозможно, если бы в основе гемодинамических нарушений при сдавливающем Перикардит лежало препятствие в зоне путей притока, выше уровня правого желудочка сердца. Механизмы констрикции всесторонне изучены экспериментально. Когда сдавливается только правое предсердие, заметных гемодинамических нарушений не наступает, так как за период диастолы даже через суженное предсердие правый желудочек успевает заполниться нужным количеством крови. При сдавлении правого желудочка уменьшается его диастолический объем и, следовательно, продуктивность систолы. Возрастает давление в венах и а концу диастолы — в правом желудочке. При значительном преобладании рубцов вокруг одного из желудочков в период диастолы происходит прогиб межжелудочковой перегородки в сторону свободного желудочка, и условия их заполнения выравниваются. О значении рубцов в области желудочков в развитии синдрома констрикции свидетельствует эффективность в некоторых случаях ограниченной (только над желудочками) перикардэктомии без освобождения от сращений вен и правого предсердия.
Повышение венозного давления у больных с констриктивным Перикардит имеет некоторое компенсаторное значение, так как оно ведёт к повышению конечного диастолического давления в желудочках и, следовательно, к некоторому растяжению сдавливающей желудочки рубцовой капсулы, если она растяжима. Вслед за венозным давлением повышается давление в грудном протоке, давление цереброспинальной жидкости.
Особенностью ретроградных расстройств кровообращения при констриктивном перикардите является раннее ухудшение печёночного и портального кровообращения. Нередко ведущими клинические, признаками оказываются так называемый цирроз (или псевдоцирроз) Пика и рано появляющийся асцит (ascitis ргаесох). После успешных перикардиотомий состояние печени у большинства больных восстанавливается, портальная гипертензия и асцит исчезают.
Патологическая анатомия
Различия в этиологии и особенности патогенеза Перикардит отображаются морфологически разными вариантами воспалительной реакции в перикарде, различным характером экссудата (смотри полный свод знаний Воспаление).
Серозный экссудат в чистом виде наблюдается редко, обычно при аллергических Перикардит, например, при сенной лихорадке, леффлеровском синдроме. Перикард при серозном Перикардит гиперемирован, имеет тусклый вид, в полости его обнаруживается светлый прозрачный экссудат, богатый белком. Со временем экссудат рассасывается и морфологический признаки Перикардит не определяются. Они появляются только в тех случаях, когда начинается пропотевание в перикардиальную полость фибриногена. Образующийся фибрин выпадает на серозных поверхностях, нарушая их гладкость.
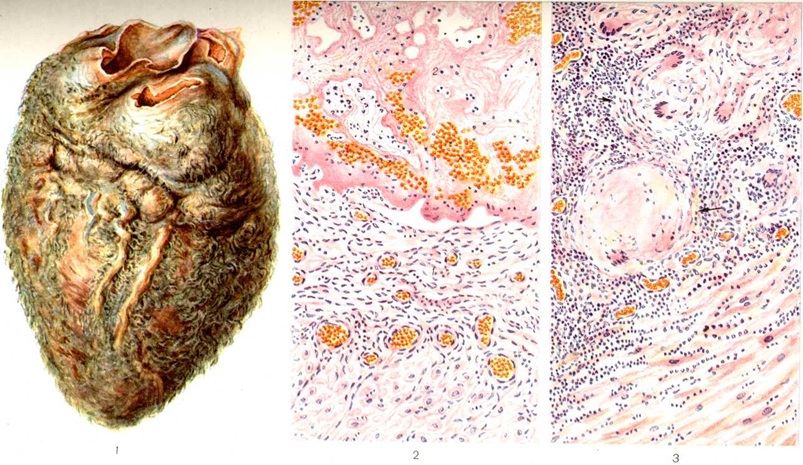
Фибринозный Перикардит наблюдается при уремии, ревматизме, при коллагенозах, при Перикардит, развивающихся контактно при плевритах, при хирургических операциях на сердце, вирусных Перикардит и другие Фибринозный Перикардит бывает ограниченным или диффузным; жидкости в полости перикарда может не быть (сухой Перикардит). Небольшое количество фибрина вызывает помутнение париетальной и висцеральной пластинок перикарда, большое количество — ведёт к образованию волосатого сердца (цветной рисунок 1), когда нити фибрина свисают с поверхности эпикарда в полость. Иногда фибрин располагается в виде полос, ориентированных по ходу саркомеров, параллельных друг другу. Он быстро свёртывается, и листки перикарда оказываются покрытыми густым желтовато-серым налётом, имеющим вид слоёного: участки свёртывания чередуются с очагами частичной организации, гиалинизации. Микроскопически эпикард отёчен, отмечается дистрофия и десквамация клеток мезотелия и отложение фибрина в обнажённых отделах в виде густого слоя, местами прорастающего соединительной тканью, в которую врастают капилляры, окружённые воспалительным инфильтратом с небольшим количеством лимфоцитов и полиморфноядерных лейкоцитов (цветной рисунок 2).
При гнойном Перикардит в густом желатинообразном экссудате зеленовато-жёлтого цвета обнаруживают обилие полиморфно-ядерных лейкоцитов, эритроцитов и микробной флоры. Если примешивается фибрин, то экссудат приобретает ворсинчатый вид. Микроскопически свёрнутый фибрин прорастает соединительной тканью, богатой сосудами; клетки мезотелия метаплазируются в кубовидные.
Гнилостный Перикардит развивается из гнойного при внедрении гнилостных бактерий; экссудат приобретает при этом грязно-зелёный цвет, гнилостный запах и содержит пузырьки газа. Гнилостным экссудатом характеризуются нередко Перикардит при открытой травме миокарда и при перфорации в перикардиальную полость пептической язвы пищевода.
Геморрагический Перикардит характеризуется присоединением к серозно-фибринозному экссудату крови. Наблюдается чаще всего при карциноматозе и туберкулёзе. Микроскопически иногда трудно отличим от гемоперикарда (смотри полный свод знаний). При Перикардит опухолевой природы в экссудате могут быть обнаружены клетки опухоли, смешанные с гистиоцитами и мезотелием.
Ксантоматозный Перикардит характеризуется экссудатом жёлтого цвета с обилием кристаллов холестерина. Гистологически в эпикарде обнаруживают грануляционную ткань, богатую пенистыми клетками. Хилёзный Перикардит наблюдается при травме грудной клетки, сопровождающейся повреждением грудного протока с образованием фистулы между ним и перикардиальной полостью.
Исходом острого Перикардит может быть частичная организация выпота с образованием перикардиальных сращений (спаек) или с появлением на поверхности эпикарда плотных белёсых (млечных) пятен. Организация фибрина может привести к полной или частичной облитерации перикардиальной полости. Спайки с органами средостения (медиастиноперикардиальные сращения) могут дать картину слипчивого медиастиноперикардита. В ряде случаев соединительная ткань распространяется на клетчатку средостения, формируя так называемый рубцовый медиастиноперикардит, при котором органы, расположенные в непосредственной близости к перикарду, оказываются в едином конгломерате.
Адгезивный, или слипчивый, Перикардит обнаруживают при затяжном рассасывании экссудата. Перикард утолщается до 1 — 2 сантиметров, листки его сращиваются между собой, спаиваются с диафрагмой, грудиной, прорастают соединительной тканью, ограничивая движения сердца. Разновидностью этой формы Перикардит является констриктивный Перикардит, развивающийся чаще в итоге туберкулёзного или гнойного Перикардит или хронического медиастиноперикардита. Перикард резко утолщён (до 2—3 сантиметров), представлен грубой рубцовой тканью, местами обызвествленной, сросшейся с сердцем, которое как бы вмонтировано в массы плотной, гиалинизированной ткани, сращённой с диафрагмой, плеврой, средостением, включающей соли кальция и даже кость (так называемый панцирное сердце).
Наиболее интенсивное образование рубцовой ткани и обызвествление тканей наблюдаются при сдавливающем перикардите в области предсердий, у впадения полых вен, по ходу венечной борозды. Установлено, однако, что диаметр полых вен и объем полости предсердий у больных констриктивным Перикардит обычно превосходят нормальные размеры, они растянуты и деформированы, анестенозированы. При формировании сдавливающей «капсулы» в одних случаях на ранних стадиях процесса происходит спаивание в единый конгломерат париетальной и висцеральной пластинок серозного перикарда с включением в него внутриполостных отложений фибрина. В других случаях склерозирующий процесс охватывает преимущественно париетальную пластинку серозного перикарда и распространяется главным образом кнаружи в связи с наличием прослойки жидкого экссудата между нею и эпикардом. Третьим вариантом является развитие фибропластического процесса в эпикарде и в отделяющем его от миокарда слое рыхлой соединительной ткани.
Склерогенный тип воспаления с преобладанием фибропластического компонента выделяется как обособленная морфологический форма Перикардит— пахиперикардит — и отличается массивностью образующихся плотных соединительнотканных структур, их ретрактильностью. Иногда склерозирующий процесс развивается преимущественно во внутриполостных массах фибрина, образуя так называемый промежуточную фиброзную оболочку. Во внутренней рубцовой капсуле растворяются структуры эпикарда, она прорастает мышцу сердца. Рубцовая капсула, сформировавшаяся из фиброзного перикарда или по типу промежуточной, даже если она приводит к сдавлению сердца, обычно легко отделяется от сердца. В отдельных случаях в сдавлении сердца ведущую роль играют участки обызвествления, которые, подобно шипам, проникают в миокард и врастают в окружающие сердце ткани и органы. В 30—40% случаев к моменту развития констрикции продолжают наблюдаться признаки воспаления туберкулёзного или неспецифического характера, между соединительнотканными тяжами сохраняются казеозные массы, гной или жидкий экссудат. Признаки туберкулёзного воспаления легко устанавливаются при длительности заболевания до 18 месяцев В более поздние сроки (при энергичном противотуберкулёзном лечении уже через 6—8 недель) преобладает неспецифический рубцовый компонент.
При склерогенной форме Перикардит процесс часто распространяется на прилежащие органы: плевру и лёгкие (пахиплевроперикардиты, фиброторакс), диафрагму и покрывающую её диафрагмальную брюшину, фиброзные оболочки печени и селезёнки и на сами эти органы, на крупные венозные стволы. На поздних этапах пахиперикардита развивается глубокое поражение миокарда, сквозное его прорастание на отдельных участках. Местные изменения сочетаются с диффузным миокардиофиброзом. Мышечные волокна истончаются, наблюдается жировое перерождение их. Вес сердца у умерших от констриктивного Перикардит (без рубцовой капсулы) колеблется от 175 до 300 грамм.
Обызвествление перикарда начинается с образования мелких зёрен, которые затем превращаются в крупные глыбки извести, а в дальнейшем могут сливаться в пластины. Мозолистые соединительнотканные пласты с отложениями извести настолько крепки, что с трудом режутся даже костными ножницами. Сердце оказывается окружённым сплошным известковым панцирем или изолированными кольцами (кольцеобразный констриктивный Перикардит), располагающимися преимущественно по ходу коронарных (венечных, Т.) артерий, но диафрагмальной поверхности сердца, по коронарному (венечному) синусу и венечной борозде. Последняя локализация может сопровождаться функциональным митральным стенозом, связанным с проникновением обызвествленной соединительной ткани в толщу желудочка вплоть до левого предсердно-желудочкового (митрального) клапана. При констриктивном Перикардит может наблюдаться патологоанатомическая картина так называемый перикардитического псевдоцирроза печени (цирроз Пика) с нарушением циркуляции в печени, портальным застоем, развитием узелкового лобулярного цирроза, асцитом.
Патологоанатомическая диагностика природы Перикардит производится в каждом случае с учётом целостной картины морфологический изменений в организме, свойственных определённой болезни или травме. В то же время изучаются особенности морфологический изменений оболочек сердца и характер экссудата при разных этиологического формах Перикардит, особенно при таких специфических Перикардит, как ревматический, туберкулёзный, сифилитический.
Ревматический Перикардит характеризуется фибринозным экссудатом ворсистого вида, а микроскопически — разрастанием грануляционной ткани, имеющей очаги фибриноидного набухания, лимфоидные инфильтраты, эозинофилы и небольшое число нейтрофильных лейкоцитов. Присутствие типичных ревматических гранулем не постоянно. Адгезии зависят от количества жидкости в перикардиальной полости, чаще организация кончается млечными пятнами. Хронический ревматический Перикардит может привести к фиброзным изменениям перикарда с констриктивным процессом.
Туберкулёзный Перикардит имеет довольно разнообразное морфологический выражение в зависимости от пути инфицирования перикарда, фазы воспаления и участия аллергических процессов в формировании Перикардит При гематогенном милиарном туберкулёзе (смотри полный свод знаний) в висцеральной и париетальной пластинках серозного перикарда определяются мелкие белесоватые бугорки классического гистологический строения (цветной рисунок 3). При лимфогенном распространении процесса, связанном с туберкулёзом бронхолёгочных (корневых) лимфатических, узлов лёгкого, Перикардит имеет хроническую серозно-фибринозную или геморрагическую форму. Туберкулы спрятаны под плотным фибринозным налётом; редко наблюдается казеозный Перикардит с толстыми казеозными массами на поверхности эпикарда, с отложением в них извести (панцирное сердце). Дифференцировать туберкулёзный Перикардит надо с Перикардит при туляремии, при котором наблюдается сходная микроскопическая картина и имеются туберкулоидные гранулемы. Острая экссудативная форма туберкулёзного Перикардит характеризуется накоплением фибринозного экссудата, иногда с геморрагическим компонентом. По мере снижения остроты воспаления количество жидкости уменьшается, перикард утолщается и появляется фиброказеозный инфильтрат, который впоследствии подвергается организации с развитием хронический адгезивного Перикардит, отложением солей кальция и образованием кости.
Сифилитический Перикардит наблюдается редко в процессе развития висцерального сифилиса, обычно как результат хронический сифилитического миокардита. Микроскопически иногда выявляют гуммы в грануляционной ткани.
Перикардит, обусловленный попаданием в перикардиальную полость паразитов, характеризуется серозно-фибринозным или гнойным экссудатом, в котором, как правило, обнаруживаются паразиты (пузырьки эхинококка или другие).
Клиническая картина
Симптоматика Перикардит определяется его клинико-морфологически. формой, фазой воспалительного процесса, характером и скоростью накопления экссудата в перикардиальной полости, локализацией и распространённостью спаечного процесса. В острой фазе обычно наблюдается фибринозный, или сухой, Перикардит, симптоматика которого видоизменяется по мере появления и накопления жидкого выпота.
Сухой перикардит характеризуется болью в груди и шумом трения перикарда. Первые жалобы больных в начале развития Перикардит обычно связаны с ощущением тупых однообразных болей в области сердца. Чаще боли бывают умеренными, но иногда столь сильными, что напоминают приступ стенокардии (смотри полный свод знаний) и заставляют обратиться к врачу. Одновременно могут быть жалобы на сердцебиение, одышку, сухой кашель, общее недомогание, познабливание, сближающее клинику заболевания с симптоматикой сухого плеврита (смотри полный свод знаний). Характерной особенностью болей при Перикардит является их зависимость от дыхания, движений, перемены положения тела. Больной не может сделать глубокого вдоха, дышит поверхностно и часто. Боли усиливаются также при давлении на грудную клетку в области сердца. Обычно боль при остром Перикардит имеет ограниченную локализацию, но иногда она распространяется на эпигастральную область, правую половину грудной клетки или левую лопатку. В отдельных случаях боли могут быть связаны с глотанием. Возникает болезненность при надавливании над грудиноключичным сочленением, где проходит диафрагмальный нерв, и у основания мечевидного отростка.
При первичном обследовании больного наибольшее диагностическое значение имеет выслушивание шума трения перикарда. На высоте болей шум трения бывает нежным, ограниченным по протяжению, трудно отличимым от короткого систолического шума. При увеличении фибринозных напластований на пластинках серозного перикарда болевые ощущения уменьшаются, а шум становится грубым, слышен над всей зоной абсолютной тупости сердца. Он может превращаться в двух или трёхфазный, так как возникает в фазе систолы желудочков, быстрого их наполнения и систолы предсердия. В некоторых случаях шум трения может быть непостоянным, выслушивается всего несколько часов. Шум трения всегда ограничен зоной абсолютной тупости сердца или локализуется в какой-то её части, синхронен с сердечными сокращениями. Важным отличительным признаком перикардиального шума является его плохая проводимость («умирает там, где родился»); он обычно не проводится в зону относительной сердечной тупости. Напротив, если в этой зоне слышен шум трения, синхронный сердечным сокращениям, он, как правило, не распространяется в зону абсолютной тупости и должен расцениваться как плевроперикардиальный. Для шума трения характерны изменчивость во времени и нередко зависимость от дыхательных фаз. Считают, что шум трения перикарда может усиливаться при надавливании стетоскопом, при изменениях положения тела больного, при запрокидывании головы назад. При фонокардиографии (смотри полный свод знаний) шум трения перикарда отличается преобладанием высокочастотных компонентов, изменчивостью в продолжительности и силе, зависимостью от дыхания, причём изменчивы только высокочастотные компоненты, низкочастотные — более постоянны. Перикардиальный шум отстоит от I тона дальше, чем клапанный систолический.
В зависимости от этиологии Перикардит в одних случаях наблюдается быстрая положительная динамика процесса, шум трения выслушивается всего несколько часов (эпистенокардический Перикардит), в других — течение перикардита становится затяжным или рецидивирующим (аутоаллергический Перикардит), в третьих — происходит трансформация в выпотной перикардит.
Выпотной, или экссудативный, перикардит представляет собой обычно следующую за сухим Перикардит стадию развития заболевания. Накопление жидкого выпота в перикардиальной полости может происходить также минуя стадию сухого. Это наблюдается при бурно начинающихся тотальных перикардитах (аллергические) и при первично-хронических «холодных» (туберкулёзные, опухолевые). При медленном накоплении жидкости внутри резко увеличенной перикардиальной полости грудино-рёберная поверхность сердца и его верхушка сохраняют соприкосновение с пристеночной пластинкой серозного перикарда или отделяются от него тонким непостоянным слоем жидкости. Шум трения перикарда исчезает не сразу. Сохраняется и верхушечный толчок сердца, но он смещается вверх от нижней и кнутри от левой границ тупости, обусловленной скоплением жидкости в перикарде, так как в период систолы из-за растяжения аорты и лёгочного ствола кровью эти сосуды напрягаются, и сердце отбрасывается вперёд к передней грудной стенке, принимая горизонтальное положение и устанавливаясь в переднезаднем направлении поперёк перикардиальной полости. В результате резкого перемещения сердца в фазу систолы эхокардиографически устанавливается смещение створок митрального клапана, которое может ошибочно приниматься за пролапс. После удаления жидкости из перикарда эти дополнительные смещения клапанов исчезают.
При больших выпотах перкуторно определяется расширение сердечной тупости во все стороны: влево в нижних отделах до передней и даже средней подмышечной линий, во втором и третьем межреберьях — до срединно-ключичной линии, вправо в нижних отделах (пятое межреберье) — до правой срединно-ключичной линии (признак Ротча), во втором — четвёртом межреберьях — несколько меньше, но также латеральнее парастернальной линии. Правая граница тупости при экссудативном Перикардит образует тупой угол перехода к печёночной тупости вместо прямого угла в нормальных условиях — признак Эбштейна. Расширяясь также вниз, тупость занимает пространство Траубе — признак Ауэнбруггера. В эпигастральной области может отмечаться выбухание за счёт давления выпота и увеличения печени (чаще у детей и при хронический процессе). Границы тупости меняются в зависимости от положения тела больного: когда он встаёт, зона притупления во втором и третьем межреберьях сокращается на 2—4 сантиметров с каждой стороны (смещается медиально), а тупость в нижних межреберьях на столько же расширяется. Тупость над областью сердца при экссудативном Перикардит имеет необычную интенсивность («деревянная»). Изменяются соотношения между зонами относительной и абсолютной тупости: абсолютная тупость в нижних отделах вплотную подступает к границам относительной, возникает резкий переход к тимпаниту над поджатым лёгким — признак Эдлефсена или Потена, подмеченный ещё Л. Ауэнбруггером (1761). При больших выпотах сзади от угла левой лопатки вниз возникает тупость, сливающаяся по подмышечным линиям с тупостью сердца, которая с трудом отличима от возникающей при левостороннем экссудативном плеврите. Однако в пределах тупости усилены голосовое дрожание (смотри полный свод знаний) и бронхофония (смотри полный свод знаний); дыхание ослабленное, с бронхиальным оттенком. Синдром описали Оппольцер (J. R. Oppolzer, 1867) и Эварт (W. Ewart, 1896). Обусловлен он сдавлением нижней доли левого лёгкого выпотом, скопившимся кзади от сердца. При наклоне тела больного вперёд жидкость в перикарде частично освобождает косую пазуху, лёгкое расправляется, тупость под лопаткой исчезает, нормализуется дыхание, в этой зоне появляются многочисленные крепитирующие и глухие мелкопузырчатые хрипы (признак Пинса).
Аускультативно при выпотном Перикардит тоны сердца нередко остаются чёткими и хорошо слышимыми даже при накоплении в перикардиальной полости большого количества выпота, но только если их выслушивать кнутри от верхушечного толчка; в нижнелевых отделах тупости тоны сердца резко ослаблены, так как сердце в растянутой выпотом полости смещено вверх и кзади (равномерное снижение звучности тонов является признаком миогенной дилатации сердца). Шум трения перикарда по мере увеличения объёма жидкости в полости сердечной сорочки может ослабевать, улавливается только в определённых положениях тела больного: при запрокидывании головы назад (симптом А. А. Герке), а также на вдохе. К поздним проявлениям выпотного Перикардит относятся признаки сдавления органов средостения.
Давление перикардиального выпота на трахею может быть одной из причин упорного «лающего» сухого кашля (Л. Нагумович, 1837). Сдавление пищевода приводит к затруднению глотания, давление на левый возвратный гортанный нерв — к афонии или изменениям голоса. Из-за ограничения подвижности диафрагмы перестаёт участвовать в дыхании живот (признак Винтера).
Одним из признаков скопления жидкости в перикардиальной полости считают диссоциацию пульса и верхушечного толчка — достаточно полный пульс при слабом толчке. Чаще, однако, верхушечный толчок сохраняется даже при наличии в перикарде большого количества жидкости, хотя и оттесняется от левой и нижней границы перикардиальной тупости (признак Жандрена) выше своего обычного положения. Он определяется в третьем — четвёртом межреберье кнутри от срединно-ключичной линии вместо четвёртого — пятого межреберья в норме.
По мере развития тампонады сердца все более отчётливыми становятся нарушения кровообращения. Возникает выраженная тахикардия, наполнение пульса уменьшается. Временами наблюдается альтернирующий пульс (смотри полный свод знаний). Падает АД, особенно пульсовое. Застойных явлений в лёгких, как правило, не наблюдается из-за препятствия кровенаполнению правого сердца. При вдохе к левому сердцу поступает особенно мало крови, поскольку увеличение отрицательного давления в плевральной полости приводит к возрастанию ёмкости сосудистого русла лёгких. Наполнение пульса при вдохе снижается — этот феномен изучен Куссмаулем (A. Kussmaul, 1873) и Л. Траубе (1876) и получил название парадоксального пульса. А. Добротворский (1884) описал при выпотном Перикардит также дифференцированный пульс. Чем выше становится внутриперикардиальное давление, тем более высокие показатели венозного давления (200 миллиметров вод. ст. и больше) регистрируются. Возникает набухание периферических и шейных вен. Характерно, что пульсация шейных вен при этом отсутствует, на вдохе их наполнение увеличивается. Парадоксальный пульс и набухание на вдохе шейных вен Куссмауль описал как двойной инспираторный феномен. Нарастает бледность с выраженной синюшностью губ, носа, ушей. Отёчность лица и шеи может быть значительно выражена, формируя симптом «консульской головы», «воротника Стокса». Иногда развивается также отёк плеча и руки, преимущественное переполнение вен и синюха одной руки, чаще левой (сдавление левой плечеголовной вены). Увеличивается и становится болезненной при пальпации печень, особенно её левая доля. Асцит (смотри полный свод знаний) появляется раньше, чем периферические отеки. Поскольку в определённых положениях происходит частичная разгрузка бассейна верхней полой вены, больной с нарастающей тампонадой сердца принимает характерное положение в постели: он сидит, туловище наклонено вперёд, лбом он опирается на подушку (поза Брейтмана) или встаёт на колени и прижимается лицом и плечами к подушке. При прогрессировании тампонады сердца (смотри полный свод знаний) у больного наступают мучительные приступы слабости, сопровождающиеся малым, едва ощутимым пульсом, больной испытывает страх смерти. Кожа покрыта холодным липким потом, цианоз нарастает, конечности холодны. Временами больной теряет сознание. Экссудативные формы лишь иногда приводят к тампонаде и вынуждают к повторным пункциям. В других случаях процесс трансформируется в преимущественно адгезивный, сдавливающий. При отсутствии этих осложнений течение выпотного перикардита бывает доброкачественным.
Хронический экссудативный Перикардит нередко начинается постепенно и незаметно, с небольшой одышки, повышенной утомляемости, тупых болей в области сердца. Тем не менее в перикарде накапливается значительное количество выпота. В других случаях хронический Перикардит начинается по типу острого, но экссудат не рассасывается, сохраняясь в одном объёме или прогрессивно накапливаясь. Симптомы увеличения перикарда длительно преобладают над нарушениями кровообращения. По мере развития уплотнения наружной пластинки перикарда появляются симптомы тампонады сердца, отличающейся торпидностью течения. В случаях, когда уплотняется эпикард или формируется «промежуточная» капсула, заболевание сближается по течению с констриктивным Перикардит Удаление остаточного выпота в этих условиях не приводит к улучшению кровообращения.
Ксантоматозный (холестериновый) перикардит развивается в тех случаях хронический
воспаления, когда абсорбционная способность перикарда резко снижена независимо от первопричины Перикардит В этих условиях в результате медленного распада липопротеиновых комплексов, содержащихся в выпоте, в нем образуются многочисленные кристаллы холестерина. Густой, вязкий выпот при стекании со стекла образует блестящий налёт. Чем длительнее течение хронического экссудативного перикардита, тем чаще удаётся обнаружить «блёстки» холестерина в выпоте, а на секции — ксантомные клетки (макрофаги с включениями холестеринэстера) и кристаллы холестерина в ткани перикарда. Ксантоматозные Перикардит возникают вне зависимости от уровня холестерина в крови, течение их длительное, прогноз благоприятный.
Гнойный перикардит может начинаться как серозно-фибринозный, становясь в последующем гнойным, или приобретает гнойный характер на ранних стадиях; с самого начала он протекает тяжело. При гнойном Перикардит в сердечной сорочке может скапливаться большое количество гноя (до 3 л), но чаще экссудат осумковывается в одном или нескольких синусах перикарда.
Заболевание протекает с гектической температурой, ознобом и проливным потом. Характерны сильные длительные боли в области сердца, болезненность в эпигастральной области, особенно на вдохе (симптом Нагумовича). В крови определяется нейтрофильный лейкоцитоз со сдвигом формулы до юных и даже миелоцитов, токсигенная зернистость нейтрофилов, резкое ускорение РОЭ. Отмечаются изменения в моче (белок, лейкоциты, гиалиновые и зернистые цилиндры). Экссудат, полученный из полости перикарда, мутный, густой, иногда сливкообразный, удельный вес его 1,040—1,050. При микроскопии обнаруживается множество нейтрофилов и детрит.
Гангренозный перикардит отличается особой тяжестью течения. В полости перикарда над жидким содержимым накапливается газ. При обследовании больного в положении на спине область сердечной тупости замещена коробочным звуком, а при вертикальном положении — тупость в нижней части отделяется горизонтальной границей от тимпанита в верхних отделах. Граница эта легко смещается при перемене положения тела, сохраняя горизонтальный уровень. При выслушивании поражает обилие и яркость звуковых феноменов — слышится то плеск, то звук падающей капли, то «шум мельничного колеса», то «звон колокольчика».
Адгезивные (слипчивые) перикардиты клинически проявляются по-разному в зависимости от локализации и распространённости спаечного процесса. Заболевание может протекать бессимптомно. Внутриперикардиальные спайки и даже заращение перикардиальной полости в большинстве случаев не ограничивают сердечных сокращений, сердце вовлекает в движения окружающую клетчатку и края лёгких. Самочувствие при этом не нарушается. У некоторых больных снижается толерантность к форсированной нагрузке, возникают боли в области сердца и расстройства кровообращения при изменении режима движений либо формируется функциональный синдром, получивший название «гиподиастолия быстрого ритма» или «ложноконстриктивный синдром» за сходство с симптоматикой при сдавливающем Перикардит
Нередко при адгезивном Перикардит наблюдаются болевой синдром, резкая одышка, слабость, сухой кашель, возникающие при изменениях условий работы сердца, при перемене положения тела или в начале движения, которые, однако, проходят при продолжении нагрузки. Чаще всего боли, усиливающиеся при физических нагрузках, ограничивают вдох, сковывают больного в определённой позе, обусловлены вне перикардиальными сращениями. К болям присоединяются функциональные нарушения сердечной деятельности.
Ряд признаков спаечного процесса обнаруживается при внешнем осмотре больного. Можно наблюдать систолическое втяжение области верхушечного толчка (сердечный толчок отрицательный, или симптом Сали—Чудновского). В период диастолы втянутый сокращением сердца участок совершает обратный рывок, создавая впечатление сильного верхушечного толчка. Стремительное заполнение растягиваемого сердца приводит к двум дополнительным симптомам, которые наряду с систолическим втяжением области верхушечного толчка составляют триаду, характерную для вне перикардиальных сращений,— диастолический венозный коллапс Фридрейха и протодиастолический «тон броска». Иногда при этом пальпирующей рукой воспринимается дрожание грудной клетки в области сердца, напоминающее протодиастолическое «кошачье мурлыканье». В редких случаях сзади ниже угла левой лопатки обнаруживается такой же участок систолического втяжения межрёберного промежутка, как спереди (симптом Бродбента). Сращения перикарда с передней грудной стенкой при облитерированной его полости приводят к тому, что границы абсолютной и относительной сердечной тупости расширяются, сближаются между собой и не меняются при максимальных дыхательных экскурсиях (признак Сейка). У больных с передними и задними сращениями сердца при вдохе расширяется только верхняя часть груди, нижние ребра в движении не участвуют, отмечается асимметрия экскурсий грудной клетки, так как левый сосок остаётся на месте или западает (симптом Венкебаха).
Аускультация сердца при адгезивном Перикардит выявляет в отдельных случаях в систолической фазе дополнительный короткий звук — тон щелчка (click). Он близок к концу систолы и на слух воспринимается как раздвоение II тона, но носит постоянный характер, не меняется в зависимости от дыхательных фаз. Как и другие перикардиальные шумы, тон щелчка плохо проводится. Кроме тона щелчка, иногда выслушиваются плевроперикардиальные шумы, чаще во втором — третьем межреберьях по левой границе сердца или у мечевидного отростка. Выраженность шумов меняется в зависимости от дыхательных фаз, так как шум вызван вовлечением в движения сердца плевры (трение листков плевры в области реберно-медиастинального синуса).
Разнообразие симптомов при внеперикардиальных спайках сердца и непостоянство их сочетаний зависят от разной локализации рубцов. Нередко внеперикардиальные сращения сочетаются с адгезивным плевритом (фибротораксом). При рубцовом медиастиноперикардите больной иногда на вдохе задерживает дыхание на значительно меньший срок, чем на выдохе (признак Купера), из-за нарушений центральной гемодинамики, обусловленных сращениями.
Констриктивный (сдавливающий) перикардит отличается своеобразием клинические, картины. Он встречается в 2—5 раз чаще у мужчин, чем у женщин. Наибольшее число заболеваний приходится на возраст 20—50 лет, но иногда заболевание возникает в детском или в пожилом возрасте (старше 60 лет).
Наиболее частой причиной констриктивного Перикардит является туберкулёз; до 20—30% всех туберкулёзных Перикардит осложняется констрикцией сердца. Бактериальные Перикардит, протекающие по типу гнойных, также приводят к констриктивному Перикардит Поскольку течение гнойных Перикардит стало более благоприятным и сократилась смертность, возрос процент их перехода в хронические, в частности склерогенные, формы. Образованием грубых рубцов и сращений может заканчиваться и послераневой Перикардит, особенно если он поддерживается инородным телом.
Ведущие клинические проявления сдавливающего Перикардит выражаются так называемый триадой Бека: высокое венозное давление, асцит, «малое тихое сердце». У некоторых больных могут иногда появляться приступы сжимающих болей в области сердца с иррадиацией в левую руку. Они связаны с нарушениями коронарного кровообращения на почве рубцового сдавления венечных сосудов. Больные постоянно жалуются на неприятные ощущения в животе, чувство его вздутия, переполнения, тяжести.
Венозное давление выше 250— 300 миллиметров водного столба всегда заставляет предполагать сдавливающий Перикардит Признаки венозной гипертензии выявляются при общем осмотре больного. Отмечается цианоз щёк, ушей, кистей рук, отёчность лица и шеи («консульская голова», «воротник Стокса»). Шейные вены при констриктивном Перикардит остаются набухшими при любых положениях тела больного. Отчётливо видна пульсация крупных вен, их диастолический коллапс. Нажатие на область правого подреберья может усиливать набухание шейных вен (гепатоюгулярный феномен). Однако периферические вены не расширены, благодаря высокому компенсаторному тонусу они становятся нитевидными.
Одышка носит стабильный характер и никогда не бывает в виде приступов. Равная степень нагрузки всегда вызывает одинаковой интенсивности одышку независимо от времени суток, степени утомления больного, отвлекающих моментов. Отсутствуют периоды даже частичного уменьшения одышки, которая из месяца в месяц усиливается. Одновременно с одышкой при физическом напряжении у больных развивается значительная слабость. Обращает на себя внимание отсутствие ортопноэ, столь характерного для больных с сердечной недостаточностью даже при менее выраженной одышке. Когда больной ложится, у него появляется румянец на лице, но, несмотря на синюху и венозный застой, больной охотнее лежит, чем сидит, притом лежит низко, без подголовника.
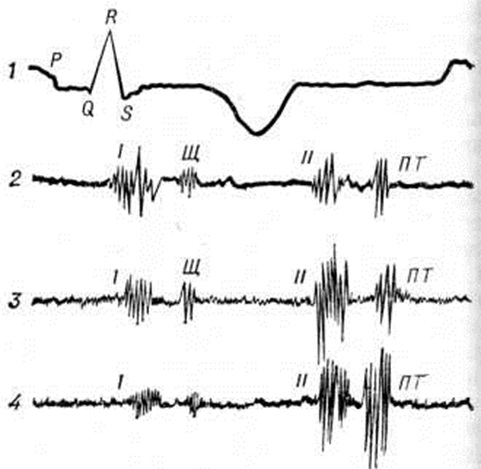
Верхушечный толчок сердца у больных со сдавливающим Перикардит не определяется, а иногда замещён систолическим втяжением в области верхушки сердца. Надчревная пульсация отсутствует. Границы сердечной тупости обычно не расширены или расширены в незначительной степени. Сердце больных с констриктивным Перикардит характеризуют как «малое, тихое и чистое». Аускультация сердца действительно выявляет мало патологический признаков. Тоны сердца (смотри полный свод знаний) в половине случаев приглушены, но лишь у некоторых больных бывают глухими и даже очень глухими. У многих больных отмечается трёхчленный ритм сердца за счёт дополнительного тона в протодиастолическую фазу. На диагностическое значение этого признака обратил внимание Й. Шкода (1852). Затем он был описан как тон постсистолического галопа, перикард-тон, перикардиальный стук (knock) или бросок. Перикард-тон появляется только у больных со сдавлением сердца или при грубых экстраперикардиальных сращениях и не возникает при адгезивных Перикардит без констрикции. Поэтому он, известный как признак Брауэра, расценивается в качестве показания к хирургическому вмешательству. Тон броска представляет собой патологически изменённый, III тон сердца; возникает в начале диастолы, когда кровь под высоким давлением поступает в желудочки сердца и быстро их заполняет. Расширение желудочков прекращается внезапно, встречая малоупругое сопротивление рубцовой капсулы, создаются условия для звукового феномена, по силе не уступающего II тону. После удаления рубцовой капсулы сердца тон броска исчезает, ему на смену приходит нормальный: III сердечный тон. Наиболее громким тон броска бывает в области мечевидного отростка и верхушки сердца. Аускультативно он создаёт впечатление раздвоения II тона. Однако второй компонент раздвоенного II тона отстаёт по времени от первого компонента меньше, чем тон броска, который регистрируется на ФКГ через 0,09—0,16 секунд после II тона (рисунок 1). Соотношение обоих компонентов II тона в случае разновременного захлопывания полулунных клапанов меняется в зависимости от дыхательных фаз, чего не происходит с тоном броска.
К числу более редких физикальных симптомов при сдавливающем: Перикардит относится добавочный пресистолический тон, возникающий в результате усиления систолы предсердий. Он появляется только в тех случаях, когда предсердия мало повреждены рубцовым процессом и резко гипертрофируются, преодолевая высокое венозное давление.
Казуистическим вариантом сдавления сердца при констриктивном Перикардит является образование фиброзноизвесткового обруча по ходу венечной борозды. В результате развивается клинические, симптомокомплекс, напоминающий по особенностям гемодинамических нарушений и физикальной картине стеноз левого предсердно-желудочкового отверстия (смотри полный свод знаний Пороки сердца приобретённые), возникает «наружный митральный стеноз» за счёт внешней перетяжки сердца.
В связи с венозным застоем в большом круге кровообращения у больных с констриктивным Перикардит снижается скорость кровотока, скорость же кровотока по малому кругу даже увеличивается. Парадоксальный пульс — ослабление наполнения в период вдоха, описанный у больных с экссудативным Перикардит, в половине случаев обнаруживается и при констриктивном Перикардит Пульс во время глубокого вдоха может исчезать полностью (признак Ригеля). Систолическое и пульсовое давление обычно несколько снижаются.
У больных с констриктивным Перикардит в покое и при физической нагрузке наблюдается постоянная тахикардия. На поздних стадиях в связи с рубцовым прорастанием миокарда предсердий возникает мерцательная аритмия (смотри полный свод знаний).
При исследовании лёгких у больных со сдавливающим 11. нередко удаётся установить притупление над нижним их краем, уменьшение дыхательных экскурсий, смещение границ. Может выслушиваться шум трения плевры в связи с сопутствующим плевритом. В дальнейшем в плевральных полостях накапливается жидкость (транссудат). Застойные явления в лёгких несвойственны больным со сдавливающим Перикардит
Констриктивный Перикардит никогда не протекает без увеличения печени, преимущественно левой её доли. Функции печени нарушаются в разной степени, пигментный обмен, как правило, не нарушен. Одновременно увеличивается и уплотняется селезёнка (у ¼ больных). Однако в случае успешного оперативного лечения размеры печени и селезёнки уменьшаются до нормы, обычно восстанавливаются и нарушенные функции печени.
Асцит возникает часто как первый признак гемодинамической декомпенсации. Отражением преимущественного нарушения портального кровообращения является развитие при констриктивном Перикардит коллатерального сброса крови из системы воротной вены через подкожные вены (портокавальные анастомозы). Отеки на ногах у больных констриктивным Перикардит обычно отсутствуют или бывают незначительными и появляются уже при асците. Изменения мочи обнаруживаются только у 25% больных и сводятся к появлению следов белка.
Различают три стадии развития хронического констриктивного Перикардит: начальную, выраженную и дистрофическую. В начальной стадии больной отмечает слабость и одышку при ходьбе, становится неспособным к физическим нагрузкам, появляется пастозность лица; венозное давление повышается преимущественно после нагрузок, отсутствует венозный застой. Критерием перехода в стадию выраженных явлений считают развитие у больного постоянной венозной гипертензии с одутловатостью лица, цианозом, набухлостью шейных вен и особенно появление асцита. Характерно сочетание синдрома гипертензии в системе верхней полой вены и нарушений печёночного и портального кровообращения, соотношение которых в отличие от случаев тампонады сердца не зависит от положения тела больного.
Дистрофическая стадия развивается на поздних этапах болезни, чаще всего из-за несвоевременной диагностики констриктивного Перикардит У больных возникает глубокая астения. Они резко истощены; мышцы атрофируются, ткани утрачивают тургор. Появляются трофические язвы, развивается контрактура крупных суставов. Наряду с асцитом и выпотом в плевральных полостях развиваются отеки нижних конечностей, затем половых органов, тела, лица и рук. Этому способствуют гипо и диспротеинемия. Снижение концентрации белка крови, особенно альбуминов, является центральным патогенетическим механизмом, отличающим дистрофическую стадию процесса от более ранних стадий заболевания. Нарушения белкового баланса обусловлены развитием недостаточности функций печени, а также ухудшением условий всасывания белка из кишечника из-за раннего асцита и дисфункции пищеварения. Концентрация белка в крови падает до 3—2,5%, иногда ниже.
Диагноз
Диагностика Перикардит включает распознавание его клинико-морфологически формы, установление этиологического диагноза, который в ряде случаев позволяет диагностировать основное заболевание, сопровождающееся Перикардит, а также дифференциальный диагноз.
Диагноз клинико-морфологической формы основывается на установлении специфических или комплекса характерных для данной формы Перикардит симптомов, выявляемых основными методами обследования больного и целенаправленным применением дополнительных методов, среди которых важное место занимают электрокардиография (смотри полный свод знаний) и рентгенологическое исследование.
Ценную диагностическую информацию дают анамнез, анализ жалоб больного и физикальные методы исследования, особенно перкуссия и аускультация сердца, пальпация артериального пульса и верхушечного толчка сердца, а при наличии выраженных гемо динамических изменений также и осмотр больного.
Диагноз сухого Перикардит устанавливается по особенностям сопровождающего его болевого синдрома, наличию шума трения перикарда и характерных изменений ЭКГ (смотри полный свод знаний ниже).
Боль при остром Перикардит в типичных случаях ощущается в области верхушки сердца, носит постоянный характер, усиливается при движениях тела и особенно при дыхании, препятствуя, как и при плеврите, глубокому вдоху.
Шум трения перикарда является высокоспецифичным симптомом, и его наличие позволяет устанавливать у больных, находящихся под врачебным наблюдением, даже безболевые формы Перикардит В типичных случаях шум имеет скребущий характер и выслушивается в фазах и систолы, и диастолы сердца. Трёхфазный пресистоло-систоло-диастолический шум сравнивают по ритму с шумом паровоза. Все компоненты шума по характеру и силе сходны. Двойной, систолопротодиастолический шум также обычно несложно отличить от клапанных шумов по сходности обоих компонентов, совпадению их локализации. Труднее убедиться в перикардиальном происхождении шума, слышимого только в период систолы, если он не имеет грубо скребущего характера.
Экссудативный Перикардит до развития признаков тампонады сердца устанавливается главным образом по данным перкуссии и с помощью рентгенологическое и эхокардиографического исследования. Характерными являются увеличение интенсивности перкуторной тупости сердца, расширение её границ во все стороны с резким расширением зоны абсолютной сердечной тупости (вплоть до её слияния с границами относительной тупости), образование тупого угла между правой границей сердца и верхней границей печёночной тупости, изменение конфигурации перкуторно определяемых границ при перемене положения тела больного от горизонтального к вертикальному. По мере накопления выпота ослабевает и смещается вверх и кнутри верхушечный толчок сердца, возникает диссоциация между силой толчка и величиной артериального пульса.
 |
|  |
Рис. 2.
| ||
При больших количествах выпота в полости перикарда диагностическое значение приобретают признаки сдавления органов средостения (затруднённое глотание, охриплость голоса) и тампонады сердца (приступы слабости с холодным липким потом, снижение АД, частый малый пульс и другие). Кроме резкого расширения границ сердца, отмечается снижение громкости его тонов, отмечаются видимые гемодинамические нарушения — цианоз лица и шеи, значительная набухлость шейных вен. Специфическое диагностическое значение имеет выявление двойного инспираторного феномена — парадоксального пульса и набухания шейных вен в фазу вдоха.
Окончательное подтверждение диагноза экссудативного Перикардит получают при рентгенологическое исследовании (смотри полный свод знаний ниже) или с помощью эхокардиографии (смотри полный свод знаний), а характер экссудата (хилёзный, холестериновый, серозный, гнойный и другие) уточняется после пункции перикарда. Эхокардиография позволяет надёжно обнаружить выпот в перикардиальной полости даже при малых его количествах (50—100 миллилитров) по возникновению эхонегативного пространства между задней стенкой левого желудочка и оттеснённым кзади париетальным листком перикарда. При больших выпотах этим методом выявляется слой жидкости также над передней стенкой правого желудочка—возникает феномен «плавающего сердца».
Адгезивный (слипчивый) Перикардит при наличии данных о Перикардит в анамнезе может быть заподозрен в случае стабилизации у больного одышки, при появлении жалоб на сухой кашель, боли в груди, слабость. До проведения рентгенологическое исследования диагноз устанавливается при наличии систолического втяжения верхушечного толчка, протодиастолического тона броска и выявлении диастолического венозного коллапса.
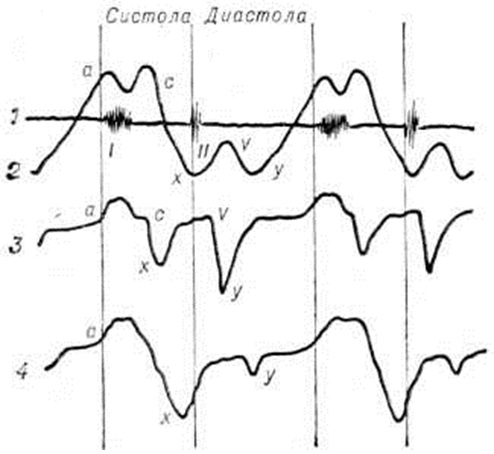
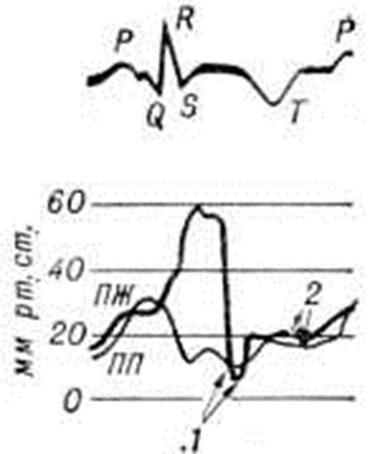
О констриктивном Перикардит свидетельствуют выраженная одышка без ортопноэ, значительная слабость и утомляемость больных при физической нагрузке, признаки высокой венозной гипертензии с цианозом и отёчностью лица и шеи («воротник Стокса», «консульская голова»), наличие увеличенной печени и асцита при отсутствии, как правило, отёков на ногах. Верхушечный толчок сердца обычно не определяется; при аускультации сердца часто обнаруживается протодиастолический тон броска, иногда добавочный пресистолический тон. Изменяются кривые давления в правых камерах сердца (рисунок 2). В период расслабления давление в правом желудочке резко снижается, что отражается на кривых давления протодиастолическим «провалом»; в фазу быстрого наполнения оно повышается, достигая уровня центрального венозного. При этом на кривых давления формируется так называемый теледиастолическое плато. На кривой пульса яремной вены (рисунок 3) нередко регистрируется характерная двухволновая кривая, представленная положительными волнами а и v, вершины которых уплощены, как бы срезаны, и крутыми спадами. Волна с, отражающая сокращение правого желудочка, уменьшается. Различия в степени уменьшения объёма правого желудочка и переполнения вен обусловливают весьма вариабельные формы кривой венного пульса, что ограничивает её диагностическое значение.
Электрокардиографическое исследование занимает одно из важнейших мест в диагностике острого сухого Перикардит
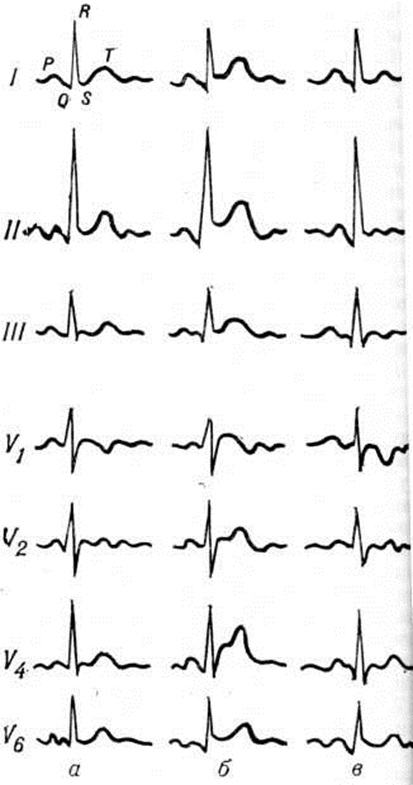
Наиболее ранним признаком острого Перикардит на ЭКГ (рисунок 4) является конкордантный подъём сегмента ST обычно во всех стандартных отведениях (наибольший во II отведении), а также в грудных. Однако при локализации воспалительного процесса на ограниченном участке смещение сегмента ST может отмечаться в двух или даже только в одно из стандартных отведений. Через 1—2 дня сегмент ST опускается ни же изолинии, затем постепенно в течение 3—20 дней — возвращается к изолинии, несмотря на продолжающийся воспалительный процесс в перикарде. При медленно прогрессирующих Перикардит смещения сегмента S1 обычно обнаружить не удаётся. Положительный и даже несколько увеличенный на ранних стадиях Перикардит зубец Т затем постепенно уплощается и через 10—15 дней становится отрицательным или двухфазным в тех отведениях, в которых происходила динамика сегмента ST. Отрицательные зубцы Т сохраняются значительно длительнее, чем смещение сегмента ST. При хронический Перикардит инверсия зубца Т нередко остаётся постоянной. В случае вовлечения в процесс перикарда предсердий воз можно изменение формы конечной отрезка зубца Р и смещение от изоэлектрической линии сегмента PQ.
Начальные изменения ЭКГ при экссудативном Перикардит не отличаются от описанных при сухом Перикардит, в дальнейшем отмечается снижение вольтажа зубцов ЭКГ, электрическая альтернация желудочковых комплексов.
Для изменений ЭКГ при констриктивном Перикардит наиболее характерна триада: расширенный высокий зубец Р, низковольтный комплекс QRS, отрицательный зубец Т (во всех стандартных и прекардиальных отведениях). Кроме снижения вольтажа, наблюдаются изменения формы комплекса QRS: расщепление, расширение, образование зазубрин, углубление зубца Q, которые свидетельствуют о глубине вовлечения в патологический процесс миокарда. Увеличенный зубец Р резко контрастирует с низковольтным комплексом QRS, свидетельствуя о рабочей гипертрофии предсердий. После перикардэктомии постепенно увеличивается вольтаж желудочковых зубцов ЭКГ, нередко нормализуется зубец Т.
Рентгенологическое исследование мало информативно при фибринозном (сухом) Перикардит, но имеет большое, иногда решающее значение для диагностики экссудативных и адгезивных форм перикардита.
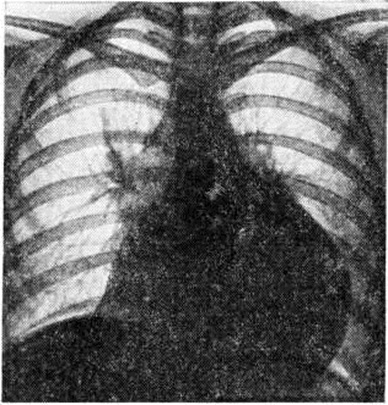
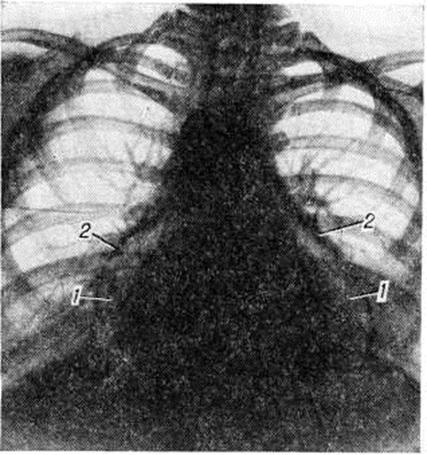
Экссудативный Перикардит в начале своего развития проявляется изменением конфигурации сердечной тени за счёт выпрямления талии сердца; в дальнейшем она может стать даже выпуклой. По мере накопления выпота сердечная тень становится все более сферической, силуэт сердца теряет свою дифференцировку на дуги, отмечается быстрое увеличение тени сердца с превалированием её поперечного размера над длинником, смещение вправо дуги правого предсердия. Исчезает тень нисходящей части аорты, сосудистый пучок расширяется за счёт верхней полой вены и представляется относительно укороченным. Кардиодиафрагмальные углы, особенно правый, заостряются. При повторных исследованиях отмечается быстрая динамика увеличения размеров тени сердца. При изменении положения тела форма сердечной тени меняется. Амплитуда пульсации контуров сердца уменьшается вплоть до полного её исчезновения при сохранении пульсации крупных сосудов. Лёгочный рисунок остаётся нормальным, несмотря на выраженное увеличение размеров сердечной тени (рисунок 5). Решающим диагностическим методом, сочетающим и терапевтическое воздействие, является пункция перикарда с наложением искусственного пневмоперикарда (смотри полный свод знаний) и особенно исследование с двойным контрастированием перикарда. Перикард утолщён, особенно у диафрагмы, что хорошо видно при наложении пневмоперикарда (рисунок 6); иногда в нем встречаются массивные обызвествления.
 |
|  |
Рис. 5. | ||
 |
|  |
Рис. 6. | ||
Дифференциальная диагностика между экссудативным Перикардит и заболеваниями сердца, сопровождающимися расширением его полостей, бывает очень сложна и требует применения дополнительных приёмов исследования, в частности рентгенокимографии (смотри полный свод знаний).
При хроническом сдавливающем Перикардит размеры сердца чаще не увеличены или увеличены незначительно; контуры сердечной тени расплывчаты, угловаты, расчленение её на отдельные дуги не выражено из-за отдельных выступов в виде «парусов» — плевроперикардиальных сращений. При изменении положения тела смещаемость сердца ограничена. Нередко определяется увеличение левого предсердия, напоминающее митральный стеноз.
Этиологический диагноз перикардита представляет важную самостоятельную задачу, так как определяет целенаправленный выбор средств лечения. Во многих случаях он устанавливается на основании сопутствующих признаков основного заболевания, но иногда для определения этиологии Перикардит требуется пункция перикарда или его биопсия.
Диагноз ревматической природы Перикардит облегчается при наличии ревматизма в анамнезе и. при имеющейся картине сопутствующего миокардита, полиартрита или других проявлений ревматизма. Имеют значение также биохимический и лабораторный показатели (смотри полный свод знаний Ревматизм). Первые признаки Перикардит при ревматизме возникают обычно в конце 1-й или в начале 2-й недели со дня начала суставной атаки, при рецидивах полиартрита — в более поздние сроки, на 3—4-й-неделе. При кардиальной форме ревматизма перикардит возникает с первых дней болезни. Сухой Перикардит диагностируется при ревматизме втрое чаще, чем выпотной. Большие перикардиальные выпоты представляют исключение, тампонада сердца у взрослых почти никогда не развивается. Нарушения кровообращения чаще являются следствием ревматического миокардита, увеличение границ тупости обусловлено не только накоплением выпота, но и дилатацией сердца. Ревматизм является одной из частых причин образования внутриперикардиальных сращений. О ревматической этиологии адгезивного перикардита судят по анамнезу и наличию у больного ревматического порока сердца.
При диагностике туберкулёзного Перикардит учитывают, что он чаще возникает у лиц с активным туберкулёзным процессом другой локализации или у перенёсших туберкулёз в недалёком прошлом. Боли в области сердца возникают редко и не бывают сильными. Наблюдаются субфебрильная температура, потливость во время сна к утру, сухой кашель. Течение заболевания характеризуется длительностью и торпидностью, внутриперикардиальный выпот может стать значительным без развития тампонады. Наибольшие диагностические трудности представляют случаи, когда Перикардит является одним из начальных признаков туберкулёза при отсутствии поражений лёгких и других органов. При микроскопии жидкости, полученной из полости перикарда, характерно преобладание лимфоцитов; присутствие микобактерий можно выявить чаще только путём прививки морской свинке. Придают значение высоким туберкулиновым пробам (смотри полный свод знаний Туберкулинодиагностика). В поздние сроки рентгенологически удаётся обнаружить участки обызвествления.
Неспецифические кокковые и бактериальные Перикардит надёжно диагностируются при гнойном характере выпота, в остальных случаях диагноз устанавливается предположительно на основании других проявлений заболевания, поскольку Перикардит бывает в этих случаях одним из его осложнений.
Специфические бактериальные Перикардит чаще всего распознаются по всему симптомокомплексу заболевания, и при изолированном поражении перикарда этиологического диагностика их всегда трудна. Специфический характер Перикардит у больных туляремией подтверждается характерной гистологический картиной (гранулематозные узелки), высоким титром агглютинации внутриперикардиальной жидкостью палочек туляремии, прямым обнаружением микроба в ткани эпикарда. Протекает в виде фибринозного, серозно-фибринозного или геморрагического процесса, начиная с первой и кончая седьмой декадой заболевания. Остальные признаки туляремии (смотри полный свод знаний) могут отсутствовать.
О вирусной этиологии Перикардит может свидетельствовать его сочетание с фарингитом, ринитом, герпесом, очаговой или интерстициальной пневмонией или с герпангиной, миалгией, плевритом, серозным менингитом, увеличением лимфатических, узлов, печени и селезёнки, со своеобразной сыпью (инфекционный мононуклеоз); иногда диагностическое значение имеют лейкоцитопения, мононуклеарная реакция крови. Течение благоприятное, иногда рецидивирующее. Диагноз Перикардит вирусной этиологии становится достоверным в следующих случаях: 1) если удаётся обнаружить вирус в перикардиальном выпоте или других биосубстратах и смывах методом гемагглютинации (с типизацией по реакции задержки гемагглютинации) или с помощью реакции связывания комплемента (с иммунной сывороткой); 2) если при исследовании парных сывороток в повторной пробе наблюдается значительное повышение титра специфических антител; 3) если удаётся выделить и культивировать вирус на специальных средах или путём заражения восприимчивых животных; 4) если наступает гетерофильная агглютинация эритроцитов с титром не менее 1 : 112 (реакция Пауля — Буннелля при инфекционном мононуклеозе).
При грибковых Перикардит культура грибка высевается из крови, мочи, мокроты, перикардиального выпота. Диагноз должен быть подтверждён положительными серологический и кожными тестами.
Аллергические, в том числе инфекционно-аллергические, Перикардит характеризуются острым началом с резкими болями в области сердца и склонностью к рецидивам (острые доброкачественные), они возникают через некоторый срок после воздействия разрешающего фактора (например, введения сыворотки). Протекают обычно в форме миоперикардита с образованием серозно-фибринозного выпота, кожными высыпаниями и другими проявлениями аллергического процесса.
Аутоаллергические (альтерогенные) Перикардит всегда связаны с различными повреждениями перикарда, что нередко имеет место при инфаркте миокарда, комиссуротомии, перикардиотомии. Аутоаллергический Перикардит развивается на 2—3-й неделе после повреждения, иногда значительно позднее (на 8—11-й неделе), часто сочетается с плевритом, очаговой пневмонией, иногда артритом; сопровождается повышением температуры в течение нескольких дней. При рецидивах альтерогенного синдрома у больных может отсутствовать ведущий клинические, признак Перикардит— шум трения перикарда, если произошла облитерация перикардиальной полости. Боли, изменения ЭКГ и другие признаки рецидива Перикардит при этом сохраняются. В крови часто отмечается высокая эозинофилия, выпот содержит много эозинофилов, стерилен.
Волчаночный Перикардит обнаруживается чаще у молодых женщин. Как правило, одновременно отмечаются плеврит и пневмонит. Иногда Перикардит возникает раньше, чем развиваются другие проявления системного заболевания, начинается остро, характеризуется упорным рецидивирующим течением. Отличительными чертами заболевания являются боли в суставах, длительное повышение температуры тела, изменения мочи, увеличение печени и селезёнки, микрополиаденит, анемизация, наклонность к лейкоцитопении, ускорение РОЭ, повышение содержания в сыворотке гамма-глобулинов, иммуноглобулиновых фракций, высокий титр антинуклеарных антител, LE-клетки в крови и костном мозге.
Диагноз Перикардит опухолевой природы чаще всего основывается на результатах пункции. В половине случаев первая пункция перикарда обнаруживает выпот, не окрашенный кровью, он становится геморрагическим позднее. В полости скапливается большое количество выпота. При раковом Перикардит в экссудате нередко до 90% лейкоцитов составляют лимфоциты, обнаруживаются конгломераты опухолевых клеток. Может возникнуть кровотечение из аррозированного сосуда или разрыв проросшего опухолью сердца. Иногда процесс приобретает гнойный характер или образуется раковый «панцирь».
Диагноз уремического Перикардит устанавливают при появлении у больных с уремией (смотри полный свод знаний) шума трения перикарда. В перикардиальном экссудате при уремии содержится до 80 мг/100 миллилитров мочевины и до 180 мг/ 100 миллилитров остаточного азота.
Этиологического диагностика при сдавливающих Перикардит представляет сложную задачу. Даже по данным интраоперационной биопсии ответ бывает определённым только в случаях обнаружения признаков специфического воспаления. У части больных причина заболевания выясняется на основании данных анамнеза. В уточнённых случаях хронический Перикардит чаще всего оказываются туберкулёзной этиологии или последствиями гнойного процесса. Этиологию значительного числа хронический Перикардит не удаётся установить даже после операции или на секции. Однако при сдавливающих Перикардит, которые уже утратили свой активный характер, это имеет меньшее практическое значение, чем в случаях острых, активно протекающих или рецидивирующих Перикардит
Дифференциальный диагноз при разных клинико-морфологически формах Перикардит проводится с различными заболеваниями.
При остром Перикардит болевой синдром и нарушения деятельности сердца нередко требуют проведения дифференциальной диагностики с проявлениями ишемической болезни сердца (смотри полный свод знаний). При Перикардит, в отличие от болей коронарного генеза, боли имеют более постепенное начало, однообразны, длятся часами и сутками, они не снимаются нитроглицерином, временно ослабевают при применении анальгетиков. Обычно отсутствует типичный для ишемической болезни сердца анамнез, боли появляются впервые. В отличие от изменений ЭКГ при остром инфаркте миокарда (смотри полный свод знаний), при остром Перикардит отсутствуют изменения комплекса QRS и имеются специфические изменения ЭКГ: а) подъём сегмента ST носит конкордантный характер; б) нередко отмечается постепенное распространение характерных изменений ЭКГ от нескольких отведений на почти все или все отведения; в) сегмент ST в ранний период приподнят больше к концу электрической систолы и обращён вогнутостью вверх, а зубец Т сохранен и даже повышен; г) наблюдается более быстрая динамика изменений зубца Т уже в течение 1—2 дней; д) переход зубца Т в отрицательный происходит только после возвращения сегмента ST к изолинии.
Дифференцировать хронический выпотной Перикардит приходится чаще всего с накоплением в перикардиальной полости содержимого невоспалительного происхождения (гидроперикард, гемоперикард). Надёжно отличить от выпотного Перикардит гидроперикард (смотри полный свод знаний) возможно только путём пункции с лабораторный исследованием полученной жидкости. От экссудата жидкость при гидроперикарде отличается прозрачностью, бедностью форменными элементами крови, низким удельным весом (меньше 1,018) и низким (менее 3%) содержанием белка с отрицательной реакцией Ривальты (смотри полный свод знаний Ривальты проба). При выпотных Перикардит опухолевой природы нередко возникает необходимость их дифференциации с туберкулёзным Перикардит Для опухолевого Перикардит характерно постепенное начало (кроме случаев прорыва в полость перикарда распадающейся опухоли), неуклонное течение с постоянным накоплением выпота («не иссякающий экссудат»), неэффективность противотуберкулёзного и противовоспалительного лечения.
Констриктивный Перикардит необходимо дифференцировать с заболеваниями, при которых наблюдаются сходные нарушения кровообращения за счёт гиподиастолии (так называемый констриктивная кардиопатия). К таким заболеваниям относят фибропластический париетальный эндокардит Леффлера (смотри полный свод знаний Эндокардит), первичный амилоидоз сердца (смотри полный свод знаний Амилоидоз), отдельные случаи кардиосклероза (смотри полный свод знаний). Признаки преимущественного сдавления правых отделов сердца, в частности разгруженность малого круга, следует рассматривать как аргумент в пользу констриктивного Перикардит (при констриктивных кардиопатиях в большей степени страдает левый желудочек). В пользу перикардиального сдавления свидетельствуют острый Перикардит в анамнезе, клинические, или рентгенологическое признаки наружных сращений перикарда, участки обызвествления по контуру сердца; отсутствие смещения сердца при переменах положения тела, а также несмещаемость его электрической оси; наличие экссудата в перикардиальной полости. При отсутствии хотя бы части из этих признаков исключение констриктивных кардиопатий затруднительно, показания к хирургическому лечению сомнительны.
Лечение
Лечение Перикардит складывается из проведения этиотропной, патогенетической и симптоматической терапии, включая, при необходимости, хирургическое лечение.
Этиотропное лечение наиболее эффективно при инфекционной, в частности кокковой и бактериальной, этиологии Перикардит, когда возможно применение антибиотиков и других антибактериальных средств. В случаях, когда природа сухого или экссудативного Перикардит не выяснена, от антибактериальной терапии следует воздержаться, учитывая возрастающее число неинфекционных форм, связанных с сенсибилизацией организма. Если установлен гнойный перикардит или связь его с гнойным процессом, антибиотики должны назначаться незамедлительно. При неспецифических бактериальных Перикардит и инфицированных ранениях грудной клетки назначают пенициллин или его полусинтетические производные, антибиотики из группы аминогликозидов (гентамицин, канамицин, стрептомицин и другие). Когда установлен микроб-возбудитель, антибиотик избирают по спектру действия, наиболее соответствующему данному микробу. Применяют также сульфаниламиды, бактрим.
В лечении стафилококковых Перикардит вспомогательная роль принадлежит гипериммунным антистафилококковым сывороткам и гамма-глобулинам. При гнойном Перикардит антибиотики должны вводиться непосредственно в полость перикарда после максимально возможного удаления гнойного экссудата и промывания полости. Для этого производят пункцию перикарда с введением катетера в его полость, где его оставляют на срок до 3 дней.
Специфические Перикардит при различных инфекционные заболеваниях лечат антибиотиками в соответствии с чувствительностью возбудителей. При туберкулёзных Перикардит назначают стрептомицин или рифампицин в сочетании с другими туберкулостатическими препаратами.
Патогенетическая терапия включает применение средств, обладающих противовоспалительным, противоэкссудативным действием, что связано с участием в патологический процессе при большинстве инфекционных Перикардит инфекционно-аллергических механизмов с гиперреактивностью. При аллергических и аутоиммунных формах Перикардит неспецифическая противовоспалительная терапия становится ведущим направлением лечения. При лёгких субклинических вариантах сухих Перикардит (эпистенокардический, уремический) ограничиваются лечением основного заболевания, иногда вводят анальгин с учётом его противовоспалительного и обезболивающего действия. Как и при других серозитах, при активном Перикардит следует отменить антикоагулянты, если больной их получал, а при низком содержании протромбина назначают витамин К.
К глюкокортикоидной терапии как к наиболее мощному противовоспалительному лечению прибегают при системной красной волчанке, ревматоидном артрите, а также ревматизме, так как вовлечение в процесс перикарда свидетельствует о высокой активности ревматизма (III степень), а сам Перикардит ухудшает прогноз болезни. Малые дозы преднизолона (10—15 миллиграмм в сутки) применяют также при аутоаллергических (альтерогенных) Перикардит у больных инфарктом миокарда или после операций на сердце, а после стихания постинфарктного или перикардиотомного синдрома заменяют их препаратами пиразолонового ряда, салицилатами или ибупрофеном (бруфен). Гормональная терапия в случаях идиопатических Перикардит нередко способствует регрессу болезни. При показаниях к перикардиальной пункции, особенно в случаях бурной экссудации с развитием тампонады, гидрокортизон, преднизолон или триамцинолон вводят внутриперикардиально. Для длительного орошения через микрокатетер каждые 4—6 часов вводят по 30— 50 миллиграмм триамцинолона в течение 24— 72 часов В случаях затяжного течения бактериальных и туберкулёзных перикардитов средства неспецифического противовоспалительного действия используют в расчёте на ослабление адгезивных и склерогенных процессов. Однако в ряде случаев лечение оказывается малоэффективным. К средствам патогенетической терапии относятся также антигистаминные препараты при аллергических Перикардит и применение витаминов, особенно аскорбиновой кислоты, которая в острых случаях вводится внутривенно (до 5 миллилитров 5% раствора).
При сухом Перикардит назначают анальгетики и нестероидные противовоспалительные препараты — анальгин, реопирин, ибупрофен, вольтарен, ацетилсалициловую кислоту.
Симптоматическая терапия при сухом Перикардит направлена на устранение боли (введение анальгина, реопирина, иногда наркотических анальгетиков), а при выпотных и адгезивных формах Перикардит — на восстановление деятельности сердца, нормализацию кровообращения.
При развитии тампонады сердца применение кардиотонических средств неэффективно и не показано. Только в случаях, когда диагноз неясен и необходимо исключить миогенный характер недостаточности кровообращения, допустимо провести пробную терапию сердечными гликозидами.
При быстром накоплении выпота назначают бессолевую диету, количество употребляемой в течение суток жидкости ограничивают до 500— 600 миллилитров. Вводят диуретики — 40 миллиграмм фуросемида (лазикса) внутривенно, в последующем внутрь по 80—120 миллиграмм фуросемида в день. При хронический экссудативных Перикардит попытки уменьшить количество выпота в перикарде с помощью мочегонных средств нередко оказываются успешными. При острых же Перикардит, в их инициальный период, диуретики малоэффективны, и больным показана пункция перикарда, после которой назначение мочегонных средств в ряде случаев помогает предотвратить повторные пункции или увеличить интервалы между ними.
Показаниями к пункции перикарда являются тампонада сердца (жизненные показания, пункция производится в срочном порядке), гнойный характер процесса и затягивающееся рассасывание экссудата (лечебно-диагностическая пункция), выпотной перикардит, природа которого нуждается в уточнении или верификации (диагностическая пункция).
При сдавливающих формах Перикардит эффективно только хирургическое лечение. Консервативное лечение может быть испытано у больных с ещё не доказанным констриктивным Перикардит и при незначительных степенях сдавления сердца, пока вопрос о целесообразности операции не может быть решён, а также у больных, тяжёлое состояние которых делает оперативное вмешательство бесперспективным. Целью консервативного лечения является устранение тех нарушений кровообращения, которые зависят от мышечной недостаточности сердца или связаны с рефлекторным нарушением его деятельности (ложноконстриктивный синдром). Больному создают условия физической разгрузки, назначают постельный режим, щадящую диету, ограничение соли и жидкости. Применяют сердечные гликозиды, мочегонные, а при подозрении на активный миокардит — препараты пиразолона или глюкокортикоиды. Больные, состояние которых исключает возможность хирургического лечения сдавливающего Перикардит, требуют постоянного ухода; они должны соблюдать полупостельный режим, употреблять лёгкую, но богатую белком пищу с ограничением соли. Им назначают мочегонные средства, а при массивном асците и гидротораксе прибегают к пункциям.
Хирургическое лечение перикардитов осуществляется как по неотложным показаниям (при угрозе тампонады сердца), так и в плановом порядке при рецидивирующих выпотах в перикардиальную полость и при сдавливающем Перикардит
Выбор метода хирургического лечения Перикардит (пункция, перикардиотомия, перикардэктомия) зависит от характера поражения перикарда. При выпотном перикардите — серозном, серозно-фибринозном, геморрагическом и гнойном — применяют чаще всего пункцию перикардиальной полости, реже вскрытие последней. При сдавливающем Перикардит почти полностью удаляют перикард — субтотальная перикардэктомия (смотри полный свод знаний).
Различают три способа введения иглы для пункции перикарда: слева от грудины в третьем — четвёртом межреберьях (Н. И. Пирогов, В. А. Караваев и другие)» справа от грудины (А. Р. Войнич-Сяноженцкий); со стороны живота (Д. Ларрей, 1829; А. Марфан, 1911).
Чресплевральные пункции перикарда применяют сейчас сравнительно редко в связи с опасностью повреждения сердца, внутренней грудной артерии, а также плевры (угроза её инфицирования содержимым перикарда). Наибольшее распространение в связи с относительной безопасностью получил доступ со стороны живота. Удобен он и в том отношении, что экссудат скапливается в нижних отделах перикарда.
По методу Ларрея иглу вводят в угол между основанием мечевидного отростка и местом прикрепления VII рёберного хряща слева и продвигают в краниальном направлении примерно под углом 45° к поверхности тела. Приближение к перикарду ощущается по начинающимся колебаниям иглы в ритме сокращений сердца. По методу Марфана иглу вводят по средней линии непосредственно под мечевидным отростком, затем направляют её косо кверху, к задней поверхности грудины.
Пункцию перикарда производят под местным обезболиванием в положении больного полусидя. Используют длинную иглу диаметром не менее 2 мм; игла должна иметь тупой срез, что уменьшает опасность повреждения сердца. Продвигают иглу вглубь осторожно, а обратными движениями поршня контролируют момент её попадания в перикардиальную полость. При геморрагическом Перикардит в шприц обычно поступает жидкость, которую часто трудно по виду отличить от крови из полости сердца. Поэтому довольно легко сделать ошибочное заключение о попадании иглы в сердце. В подобных сомнительных случаях необходимо срочно определить уровень гемоглобина в полученной геморрагической жидкости. Равномерное в ритме сокращения сердца выделение крови из иглы, а также высокое содержание гемоглобина в пунктате свидетельствуют о попадании иглы в полость сердца. В этих случаях иглу надо немного извлечь, чтобы её конец оставался в перикардиальной полости, и затем медленно эвакуировать её содержимое. После максимального отсасывания экссудата полость промывают. Для предупреждения образования сращений между перикардом и эпикардом рекомендуют в перикардиальную полость ввести кислород (смотри полный свод знаний Пневмоперикард).
При лечении острого экссудативного Перикардит иногда прибегают к многократному пунктированию перикардиальной полости, которое не всегда даёт устойчивый эффект. В этих случаях выполняют перикардиотомию — вскрытие перикардиальной полости с последующим её дренированием. Существуют 4 доступа для обнажения и вскрытия перикарда: межрёберный, трепанация грудины, парастернальный (путём резекции рёберных хрящей), эпигастральный. Первые два доступа не применяются, так как при межрёберном доступе создаются условия для инфицирования плевральной полости, а трепанация грудины даёт ограниченный доступ к перикарду. Более совершенен внеплевральный доступ путём резекции одного или нескольких рёберных хрящей. После образования слева от грудины кожно-мышечного лоскута поднадкостнично резецируют хрящи V —VI — VII рёбер. Переходная плевральная складка смещается кнаружи, и таким путём вдоль левого края грудины обнажается перикард. Последний прошивают и потягивают на себя, после чего перикард рассекают в продольном направлении; очень важно при этом не вскрыть плевру.
После опорожнения полости перикарда от содержимого её промывают, а затем дренируют с помощью резиновой трубки, что позволяет длительно санировать полость.
Рациональным является эпигастральный доступ, который позволяет вскрыть перикард в области перехода его диафрагмальной части в грудино-рёберную; именно в этом участке бывает максимальное скопление гноя. Доступ этот внеплевральный и внебрюшинный. Кожный разрез делают выше и ниже мечевидного отростка с рассечением апоневроза по белой линии живота и обнажением небольшого участка грудины вместе с мечевидным отростком. Отросток либо иссекают, либо рассекают продольно. Тупо пальцем отслаивают ткани средостения от задней стенки грудины, обнажая на небольшом участке перикард. Его прошивают двумя лигатурами и, потягивая за них, рассекают перикард. Полость промывают и дренируют.
Наибольшее распространение хирургический метод лечения получил при сдавливающем Перикардит Мысль об освобождении сердца из сращений, затрудняющих его сократительную функцию, была высказана в 1886 год И. Н. Заборовским. В последующем для хирургического лечения сдавливающего Перикардит предложено три основных вида оперативного вмешательства: кардиолиз — рассечение наружных и внутренних спаек с перикардом; предсердный тораколиз — иссечение костной и хрящевой части грудной клетки в области сердца; перикардэктомия — иссечение части перикарда.
Операцию кардиолиза разработал па трупах pi предложил применить в клинической практике для лечения сдавливающего перикардита Делорм (Е. Delorm). Операция заключалась в рассечении сращений между париетальной и висцеральной пластинками серозного перикарда. Эффект операции оказался нестойким: сравнительно быстро появлялись новые сращения между пластинками перикарда и наступал рецидив заболевания.
Наблюдая заметные втяжения рёбер в области сердца во время систолы у больных со сдавливающим перикардитом, Брауэр (L. Brauer) предложил удалить костно-хрящевую основу в этой области. Так родилась идея предсердечного тораколиза — резекции хрящей и части — V — VI левых рёбер с их надкостницей. В результате сердце оставалось прикрытым податливым костно-мышечным лоскутом, что в меньшей степени затрудняло его сокращение. Брауэр подчёркивал, что его операция показана только тем больным, у которых имеется отчётливое систолическое втяжение рёбер, то есть при наличии спаек между сердцем, перикардом и передней стенкой грудной клетки. Тем не менее результаты этой операции, как и кардиолиза, оказались кратковременными и методика не получила распространения.
В 1913 год Рен (L. Rehn) впервые осуществил резекцию поражённого перикарда в сочетании с кардиолизом. В России перикардэктомию окологрудинным (парастернальным) доступом выполнил в 1916 год М. М. Трофимов. Перикардэктомия оказалась эффективным методом хирургического лечения сдавливающего Перикардит и получила общее признание. Перикардэктомии предшествует тщательная предоперационная подготовка.
При подготовке к операции кардиолиза, если необходимо подавить активный воспалительный процесс, проводят энергичное этиотропное и неспецифическое лечение. Для уменьшения явлений недостаточности кровообращения, ликвидации отёков и асцита, снижения венозного давления (хотя бы до уровня 180—220 миллиметров водного столба) необходимы полупостельный режим, диета, бедная натрием, эффективные комбинации мочегонных средств. При длительном течении заболевания применяют внутривенные вливания строфантина (по 0,3 миллилитров 0,05% раствора в 10 миллилитров раствора глюкозы 1—2 раза в сутки). Назначают витамины, седативные средства.
больных с дистрофической стадией обязательно добиваются улучшения белкового состава крови (путём применения белковых препаратов и кровезамещающих жидкостей) и нормализации электролитного баланса.
Для обнажения перикарда и освобождения сердца были использованы четыре доступа: 1) вне плевральный парастернальный, 2) односторонний чресплевральный, 3) чрездвуплевральный с поперечным рассечением грудины, 4) полное продольное рассечение грудины. От внеплеврального окологрудинного доступа отказались в связи с тем, что он позволяет удалить лишь небольшой участок перикарда, и поэтому заметного улучшения сократительной функции сердца не наступает. Вместе с тем после резекции хрящей с прилегающими участками IV — V — VI рёбер и части грудины остаётся костный дефект передней грудной стенки. Развитие интратрахеального наркоза с управляемым дыханием дало возможность применить доступы, связанные с широким вскрытием плевральных полостей. Чресплевральный доступ слева или справа осуществляется путём рассечения четвёртого и пятого межреберий. Этот доступ позволяет более полно освободить соответствующую половину сердца: при левостороннем доступе — левый желудочек и частично левое предсердие, при правостороннем — преимущественно правое предсердие и устья полых вен. Такое ограниченное иссечение перикарда далеко не всегда бывает достаточным для стойкого терапевтического эффекта операции.
При выборе оперативного доступа исходят из факта тотального поражения перикарда, а не локализованных сращений. Поэтому иссекают перикард как можно с большей поверхности сердца, то есть делают обязательно субтотальную перикардэктомию. Широкий подход ко всем отделам сердца даёт чрездвуплевральный доступ с поперечным рассечением грудины. Однако этот доступ травматичен, поскольку сопровождается вскрытием двух плевральных полостей, рассечением большого мышечного массива, что способствует развитию дыхательной недостаточности .
Наибольшее распространение получил в настоящее время доступ к сердцу путём полного продольного пересечения грудины. Используя этот доступ, иссекают перикард, покрывающий левый и правый желудочки, частично левое предсердие и полностью правое предсердие, отверстие лёгочного ствола, аорты и полых вен. Этот доступ менее травматичен по сравнению с чрездвуплевральным. При выполнении перикардэктомии обычно соблюдают следующую последовательность освобождения сердца: начинают иссекать перикард, покрывающий левый желудочек (его верхушку), затем левое предсердие, отверстия аорты, лёгочного ствола, правый желудочек и в конце правое предсердие и устья полых вен. Достоверным визуальным признаком радикального удаления перикарда (всех оболочек) является отчётливое проецирование венечных (коронарных) сосудов. Если хирург их не дифференцирует после удаления перикарда, то это свидетельствует о том, что остались ещё не удалёнными оболочки, которые сдавливают сердце. Во время операции постоянно измеряют центральное венозное давление. К концу операции оно обычно снижается. Выздоровление и улучшение после операции отмечено в 76% случаев.
Прогноз
При идиопатическом остром Перикардит и в большинстве случаев вирусного и аллергических Перикардит прогноз для жизни благоприятный. При Перикардит другой природы прогноз определяется главным образом этиологией Перикардит и течением основного заболевания, а также своевременностью и адекватностью проводимого лечения. При опухолевом Перикардит прогноз всегда плохой. При кокковых и бактериальных Перикардит прогноз значительно улучшился в связи с внедрением в практику их лечения антибиотиков, но при гангренозных и гнойных формах ухудшается как непосредственный витальный прогноз, так и отдалённый — в связи с формированием адгезивных форм перикардита.
Экссудативный Перикардит при туберкулёзе, ревматизме, сывороточной болезни или возникающий после гемодиализа может привести к тампонаде сердца, что резко ухудшает витальный прогноз. Прогрессирующая тампонада при бурно растущем экссудате угрожает смертельным исходом, если не производится срочная пункция перикарда. Однако в большинстве случаев экссудативный Перикардит при этих заболеваниях лишь временно утяжеляет течение болезни. При уремии появление шума трения перикарда всегда считалось признаком скорого смертельного исхода («похоронный звон брайтиков»); он может исчезнуть после гемодиализа, но последний иногда осложняется тампонадой сердца.
При констриктивном Перикардит прогноз определяется в основном степенью гемодинамических нарушений. Длительность заболевания больных с констриктивным Перикардит от возникновения первых его клинические, признаков до перикардэктомии варьирует от 1 месяцев до нескольких лет. Особенно быстро синдром сдавления развивается в случаях гнойного перикардита. Иногда бывает достаточным срок 3—6 недель от начала воспалительного процесса, чтобы возникли тяжёлые нарушения кровообращения. Своевременное хирургическое лечение улучшает прогноз при костриктивном Перикардит, но в дистрофической стадии течения процесса оказание хирургической помощи значительно осложняется.
Особенности перикардита у детей
Достоверных сведений о распространённости Перикардит в детском возрасте нет. Патологоанатомически он, по данным Г. А. Рощиной (1957), выявляется почти в 4% случаев, то есть примерно с той же частотой, что и у взрослых.
У детей первых 3 лет жизни Перикардит чаще возникает при сепсисе и деструктивных легочно-плевральных заболеваниях; иногда он сопровождает энтеровирусный кардит. В дошкольном и школьном возрасте более частыми причинами являются туберкулёз и системные заболевания соединительной ткани — ревматизм, системная красная волчанка, ревматоидный артрит и другие Обычно наблюдается миоперикардит или Перикардит в сочетании с другими серозитами, а при ревматизме — панкардит (смотри полный свод знаний). Реже, как и у взрослых, встречаются Перикардит иной этиологии.
Клинически в раннем периоде Перикардит наблюдается подъём температуры, боли в сердце, иногда — в области живота, бледность, снижение аппетита, одышка, болезненное покашливание. Может быть озноб, головная боль.
Фибринозный (сухой) перикардит проявляется у детей так же, как у взрослых. Границы сердца и звучность тонов не изменены. Выслушивается шум трения перикарда. Размеры печени могут быть умеренно увеличены. Диагноз сухого Перикардит у детей установить бывает труднее, чем у взрослых. Дети первых лет жизни часто неправильно указывают локализацию болевых ощущений, а у грудных детей вообще трудно выявить болевой синдром; нежный шум трения перикарда может не улавливаться из-за беспокойства ребёнка и тахикардии, а при плевроперикардите он иногда принимается за шум трения плевры. Затрудняет диагностику фибринозного Перикардит и отсутствие типичных рентгенологическое изменений. Рентгенокимография у детей раннего возраста невыполнима, так как маленький ребёнок не задерживает дыхание. Поэтому шум трения перикарда часто остаётся единственным достоверным признаком фибринозного Перикардит п должен выявляться врачом в соответствующих случаях путём тщательной аускультации сердца в различных положениях больного. При вовлечении в процесс субэпикардиальных отделов миокарда диагноз Перикардит может быть облегчён выявлением изменений ЭКГ (приподнятость сегмента S Т при сохранённом зубце Т, позже — дугообразная деформация сегмента ST выпуклостью вверх, депрессия зубца Т). Диагностическое значение имеет также эхокардиография.
Острый выпотной перикардит, особенно гнойный или фибринозно-гнойный, характеризуется значительно большей тяжестью течения. Кожные покровы ребёнка резко бледны с землистым оттенком, он беспокоен. Маленькие дети мечутся, не находя удобного положения; дети старшего возраста сидят или лежат, как бы прижимая область сердца к подушке. Нарастают одышка и тахикардия. Возможна рвота. При осмотре отмечаются набухание шейных вен, пастозность лица и шеи, у детей раннего возраста — сглаженность межреберий в области сердца. Верхушечный толчок смещён вверх и медиально, позже — ослаблен. Перкуторные границы относительной и абсолютной тупости сердца расширены, их контуры сближаются. Звучность тонов сердца может быть сохранена, особенно в положении на спине, когда экссудат перемещается кзади. При накоплении выпота или при сопутствующем миокардите тоны значительно приглушены, иногда аритмичны. Большое количество жидкости приводит к исчезновению шума трения перикарда, если он выслушивался вначале. Пульс, как правило, малого наполнения. АД снижено. У детей быстро развивается недостаточность кровообращения с гепатомегалией, задержкой диуреза.
Рентгенологически характерно увеличение границ сердечной тени, иногда округлая её форма (чаще с более выраженным выбуханием левого контура), снижение пульсации по контурам сердца, сглаженность кардиодиафрагмальных углов. Данные ЭКГ такие же, как при Перикардит у взрослых. В крови отмечаются значительный лейкоцитоз, сдвиг формулы влево, ускорение РОЭ, признаки анемизации.
Наиболее тяжело протекает острый гнойный Перикардит с быстрым увеличением количества выпота: наблюдаются повторные коллапсы с потерей сознания и признаки тампонады сердца — выраженное и стабильное падение АД, повышение венозного давления, усиление цианоза, набухание шейных вен, увеличение и болезненность печени; глухость тонов сердца; частый малый пульс; поверхностное, резко учащённое или апериодическое дыхание.
Слипчивый перикардит у детей развивается чаще всего в исходе гнойного неспецифического или туберкулёзного Перикардит При гнойном Перикардит у части детей рубцовые изменения возникают на фоне ещё не закончившегося воспаления. Начиная с 70-х годов отмечается более редкое формирование хронический констриктивного процесса после гнойного Перикардит у детей.
Причиной хронический слипчивого Перикардит часто бывает туберкулёз, при котором Перикардит в острой стадии иногда не распознается на фоне экссудативного плеврита.
Нередко туберкулёзный Перикардит имеет и первично-хронический характер с постепенным развитием рубцовосдавливающих изменений и формированием панцирного сердца. При этом на первый план выступает нарушение портального кровообращения: гепатомегалия, асцит. Уменьшение сердечного выброса и снижение функции печени ведут к нарастающей общей дистрофии, анемии, гипопротеинемии, усугубляющей в дальнейшем и отёчный синдром. В отличие от взрослых у детей при констриктивном Перикардит границы сердца чаще остаются расширенными; возможно наличие отрицательного сердечного толчка.
Нередко определяются короткий систолический шум, поздний систолический щелчок. Мерцательная аритмия в детском возрасте наблюдается редко.
Подтверждают диагноз слипчивого Перикардит низкий вольтаж всех зубцов ЭКГ, слабая пульсация по контурам сердца и «немые зоны» на рентгенокимограмме, стойкое повышение венозного давления, а также данные флебографии, эхокардиографии.
Лечение Перикардит у детей проводится так же, как у взрослых. При угрозе тампонады сердца показана срочная пункция перикарда, до проведения которой важно отдифференцировать выпотной Перикардит от кардиомегалии, обусловленной гипертрофией или дилатацией миокарда. При рецидивах выпота и при гнойных Перикардит иногда применяют дренаж перикардиальной полости.
Осуществляют коррекцию обменных нарушений, иммунотерапию и энергичную антибактериальную терапию наряду со вскрытием гнойных очагов. Антибиотики при необходимости вводят в перикардиальную полость в сочетании с протеолитическими ферментами, кислородом, суспензией гидрокортизона с целью уменьшения спаечного процесса.
При доброкачественном идиопатическом Перикардит, ревматизме и других заболеваниях соединительной ткани, вирусном Перикардит (когда выпот имеет серозный или серозно-фибринозный характер) пункция, как правило, не проводится.
Активная терапия основного заболевания с использованием кортикостероидных препаратов в необходимых дозах способствует уменьшению экссудации.
При констриктивном Перикардит показано оперативное лечение.
|
Астапов Б.М.; Вихерт А.М.; Гогин E.E.; Малиновский H.Н.; Соломатина О.Г. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Перидуоденит |
⇓ Полный свод знаний. Том первый А. ⇓ |
Перинефрит ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |