Мегаколон |
||
 |
 |
Оглавление
|
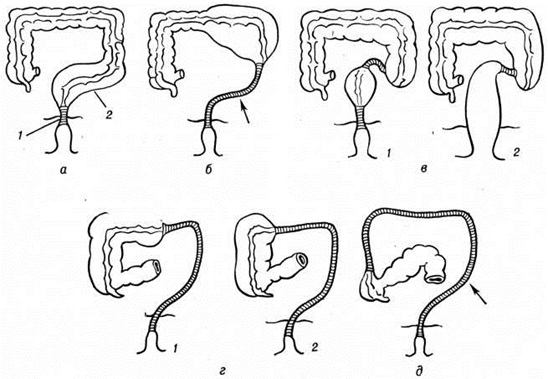
МегаколонМегаколон (megacolon; греческий megas большой + латинское colon ободочная кишка) — патологическое расширение и гипертрофия стенок толстой кишки на большем или меньшем его участке, либо на всем протяжении (мегадолихоколон). Это понятие объединяет различные по происхождению и патологоанатомической сущности заболевания, основным симптомом которых являются упорные запоры (смотри полный свод знаний). В 1886 год датский педиатр Г. Гиршспрунг (смотри полный свод) выступил на заседании Берлинского общества детских врачей с сообщением о «необычном заболевании» толстой кишки. Подробно изучив клинические, картину и макроскопические изменения кишечника при этом страдании, автор выделил его из ряда описанных ранее заболеваний со сходной симптоматикой как самостоятельную нозологическую единицу. Впоследствии это заболевание стало известно под названием «врождённый мегаколон» или «болезнь Гиршспрунга». Мегаколон у детей Если ранее считалось, что частота заболевания составляет 1 : 20 000 — 1:30 000 новорождённых, то во второй половине 20 век она определяется как 1 :10000—1 .15000, что обусловлено, по-видимому, более ранней и точной диагностикой. Среди больных около 90% составляют мальчики. Этиология и патогенез. Ю. Ф. Исаков, А. И. Ленюшкин предложили различать несколько этиопатогенетических форм Мегаколон у детей. 1. Заболевания функциональный характера: а) формы, имеющие в своей этиологии поражение интрамуральных ганглиев — врождённая болезнь Гиршспрунга и приобретённые формы Мегаколон в связи с гиповитаминозом В1, инфекционные заболеваниями, болезнью Шагаса; б) формы, не связанные с поражением интрамуральных ганглиев или связанные со вторичным их поражением — врождённый идиопатпческий Мегаколон, приобретённые формы в связи с психогенными запорами, эндокринными нарушениями, влиянием медикаментов. 2. Заболевания, сопровождающиеся механическими нарушениями пассажа по кишечнику: врождённые пороки развития анального канала и приобретённые заболевания в связи с его рубцовым стенозом после ожогов, воспалительных процессов. Наибольшее клинические, значение имеет Мегаколон на почве врождённого аганглиоза толстой кишки, то есть непосредственно болезнь Гиршспрунга. Практическое значение этой формы очень велико и термин «болезнь Гиршспрунга» часто применяют как синоним Мегаколон Длительное время причиной этого заболевания считали врождённое идиопатическое расширение толстой кишки, сопровождающееся нарушением её двигательной и секреторной деятельности. Отсюда и первое название болезни — «мегаколон». Морфологически исследования показали, что расширение кишки является вторичным. Изучение толстой кишки при врождённом аганглиозе позволило выделить 5 главных анатомических форм этого заболевания (рисунок 1). Приведённая группировка далеко не исчерпывает всех анатомических вариантов, между отдельными формами существует немало переходных форм. Однако наиболее часто поражение захватывает ректосигмоидальный отдел толстой кишки (70%), промежуточный изгиб и ампулу прямой кишки (20%). В результате нарушения перистальтики кишечника каловые массы застаиваются над местом поражения, обусловливая расширение вышележащих отделов толстой кишки. Стенки этого отдела кишки гипертрофированы в результате усиления перистальтики проксимальных отделов толстой кишки для того, чтобы продвинуть содержимое через аперистальтирующий аганглионарный участок. Диаметр расширенной кишки может достигать больших размеров. Аганглионарный сегмент, наоборот, выглядит недоразвитым. Уайтхауз, Кернохен, Свенсон (F. R. Whitehouse, J. W. Kernohan, О. Swenson), Ю. Ф. Исаков показали, что основным элементом в патогенезе болезни Гиршспрунга являются изменения в гистоструктуре интрамурального нервного аппарата на определённом отрезке толстой кишки. При морфологический исследованиях обнаружены значительные изменения узлов мышечно-кишечного (ауэрбаховского) сплетения и поражения подслизистого (мейсснеровского) сплетения «нормальных» на вид дистальных отделов толстой кишки. Исследования позволяют характеризовать эту форму Мегаколон как врождённый аганглиоз участка толстой кишки, при котором перистальтика не может осуществляться в тех областях кишки, где мышечнокишечное сплетение отсутствует. Тяжёлые, вплоть до гибели, изменения мышечной аганглионарной зоны (с образованием несократимой аганглионарной массы на месте бывшей мышечной оболочки) усугубляют расстройства перистальтики кишки и делают их постоянными. Морфологически зона является аганглионарной, клинически — аперистальтической. |
Термин «идиопатический мегаколон» скорее можно назвать собирательным: сюда входят все неясные случаи, не укладывающиеся в рамки болезни Гиршспрунга. Эта патология характеризуется главным образом расширением дистальных отделов толстой кишки, включая прямую, сигмовидную, реже нисходящую и поперечную ободочную кишки. В этой группе при сходной в общих чертах клинические, и рентгено л. картине можно выделить два варианта: а) причиной Мегаколон является спазм или стеноз на уровне внутреннего сфинктера заднего прохода, что обнаруживается при пальцевом ректальном исследовании или при сфинктерометрии; б) выраженных функциональный или механических препятствий нет, и причина гигантизма кишки остаётся неясной. «Идиопатический мегаколон» нельзя рассматривать без учёта данных о незрелости иннервационного аппарата толстой кишки. На незрелые структуры этого аппарата могут воздействовать неблагоприятные факторы и в постнатальном периоде. Незрелость интрамуральных ганглиев к моменту рождения более всего выражена в каудальной части толстой кишки, поэтому данный отдел чаще всего страдает, например, при авитаминозе, воздействии кишечных и вирусных токсинов, а также при других причинах. Вначале возникают функциональный, а затем морфологический изменения. В запущенных случаях вторично изменяются более проксимальные отделы толстой кишки.
 |
|  |
Рис. 2. | ||
Клиническая картина и течение.
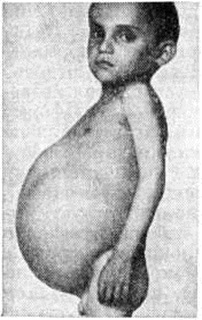
Ведущим симптомом при болезни Гиршспрунга является отсутствие самостоятельного стула (запор). Нарушение функции пищеварительного тракта проявляется запорами со дня рождения или первых месяцев жизни, отсутствием самостоятельного стула, постепенным увеличением окружности живота (рисунок 2) и развитием хронический каловой интоксикации. Начальные проявления запоров, их последующий характер и упорство в большей степени обусловлены длиной аганглионарного сегмента, характером вскармливания ребёнка, компенсаторными возможностями кишечника.
Общие расстройства приобретают особую важность у детей и выражаются отставанием общего развития, истощением и анемией. Симптомы наиболее выражены у детей старше года и менее отчётливы у новорождённых и грудных. Приспособление организма ребёнка может быть настолько полным, что болезнь проявляется лишь запорами и отсутствием самостоятельного стула.
Различают три формы клинические, течения болезни Гиршспрунга.
Лёгкая форма. В первые дни, реже недели жизни больные мало отличаются от здоровых детей. Иногда у них задерживается выделение мекония, что может сопровождаться небольшим вздутием живота и рвотой, но общая картина не вызывает тревоги, тем более что после лёгкой клизмы или введения газоотводной трубки наблюдается самостоятельный стул. Однако с введением прикорма состояние детей ухудшается и стул бывает чаще только после очистительной клизмы. При недостаточном уходе в результате длительного копростаза образуются каловые камни (смотри полный свод знаний). Постепенно ухудшается общее состояние, что связано с хронический каловой интоксикацией.
Средняя форма чаще является переходной между тяжёлой и лёгкой. Общее состояние медленно, но постоянно ухудшается. Запоры становятся все более упорными. Консервативные мероприятия дают временный эффект. Для опорожнения кишечника все чаще прибегают к сифонным клизмам (смотри полный свод знаний).
Тяжёлая форма врождённого аганглиоза проявляется с первых дней жизни ребёнка. Быстро нарастают явления полной низкой кишечной непроходимости (смотри полный свод знаний Непроходимость кишечника). Меконий отсутствует или очень скуден, газы не отходят. Прогрессивно усиливается вздутие живота, становится видимой перистальтика кишок, появляется обильная рвота. Быстро нарастает общее тяжёлое состояние.
Диагноз основывается на изучении анамнеза, клинические, симптоматологии и данных рентгенологическое исследования толстой кишки. При обзорной рентгеноскопии и рентгенографии брюшной полости в вертикальном положении больного обнаруживают большое скопление газов в толстой кишке. Увеличение объёма толстой кишки и вздутие её ведёт к высокому стоянию диафрагмы, укорочению латинское полей, горизонтальному положению сердца в грудной полости.
Ведущим методом рентгенодиагностики является ирригоскопия (смотри полный свод знаний), которую в случае подозрения на Мегаколон следует производить с применением бариевой взвеси, приготовленной на изотоническом растворе хлорида натрия. При болезни Гиршспрунга во время ирригоскопии обнаруживают сужение ограниченного участка прямой или сигмовидной кишки, соответствующее аганглионарной зоне, выше которого кишка резко расширена. Аганглионарная зона слабо перистальтирует или совсем не перистальтирует, контуры её ригидные, ровные или зазубренные. Переход суженного участка в расширенную часть воронкообразный. При расположении аганглионарной зоны в прямой кишке расширенная сигмовидная кишка нависает над суженным участком, что затрудняет его выявление, поэтому необходимо выполнять снимки при различных положениях больного. Контуры расширенной части кишки гладкие, лишённые гаустрации. Складки слизистой оболочки продольные, широкие, часто не просматриваются из-за скопления каловых масс. Нередко при изучении рельефа слизистой оболочки обнаруживаются его изменения, характерные для воспалительного процесса, изъязвления.
Рентгенологические картина врождённого гигантизма толстой кишки на почве аноректальных пороков развития и идиопатического Мегаколон характеризуется расширением и удлинением всей толстой кишки или её части, обычно сигмовидной. Расширение начинается сразу над анальным каналом в виде конуса. Гаустрация хорошо выражена на всем протяжении толстой кишки. Часто выявляются множественные центральные дефекты наполнения, обусловленные копролитами. Перистальтика кишки сохранена. Опорожнение толстой кишки от контрастной массы замедленное. Рельеф слизистой оболочки определяется не отчётливо и не на всем протяжении кишки. При вторичном Мегаколон на почве стеноза прямой кишки расширение толстой кишки преобладает над удлинением и начинается проксимально от патологически изменённого участка кишки. Переход в расширенную часть кишки при этом резкий. Нет характерной для болезни Гиршспрунга формы воронки. Гаустрация в расширенной части кишки сглажена. Рисунок рельефа слизистой оболочки неотчётливый. В специализированных учреждениях в диагностике Мегаколон находят широкое применение эндоскопические методы исследования (колоноскопия, ректороманоскопия с помощью фиброволоконных эндоскопов).
Дифференциальный диагноз проводится с мегадолихоколоном, идиопатическим мегаколоном, вторичным мегаколоном на почве врождённых и приобретённых механических препятствий в дистальном отделе толстой кишки и различными формами запоров у детей, возникающими вследствие возрастной дискинезии. Дифференциальная диагностика указанных видов Мегаколон основывается на описанных рентгенологическое симптомах. Отличить вторичный Мегаколон на почве аномалии развития и приобретённых заболеваний от других его видов помогает выявление основного патологический процесса в толстой кишке. У больных с периодическими запорами, возникшими как следствие дискинезии толстой кишки, при ирригоскопии могут обнаруживаться участки спазма кишки, напоминающие аганглионарную зону сужения при болезни Гиршспрунга или органическое сужение кишки. В подобных случаях отсутствие характерного увеличения вышележащего отдела толстой кишки, исследование её в условиях искусственной фармакологических гипотонии и динамическое наблюдение облегчают диагноз функциональный происхождения сужения. В сомнительных случаях производят биопсию прямой кишки, которая при болезни Гиршспрунга выявляет отсутствие нервных клеток в исследуемом материале.
Лечение зависит от формы заболевания. Больные с лёгкой формой подлежат консервативному лечению (клизмы, вазелиновое масло, свечи, лечебный гимнастика, диета, общеукрепляющее лечение). Больным с заболеванием средней тяжести также показано консервативное лечение, при отсутствии эффекта рекомендуется Колостомия. Наиболее благоприятный возраст для оперативного вмешательства — 2—3 года. Больные с тяжёлой формой не подлежат консервативному лечению. При установлении диагноза или подозрении на Мегаколон показана срочная Колостомия, радикальная операция — после 1 года. Радикальную операцию производят через l½— 2 месяцев после создания anus praeternaturalis (смотри полный свод знаний). Наибольшее распространение получили операции по методу Свенсона — Хиатта, Дюамеля, Соаве.
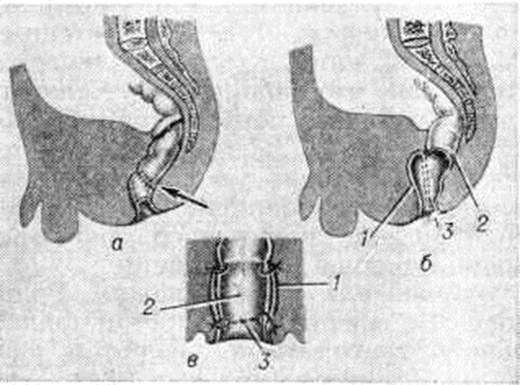
Классический вариант операции Свенсона (О. Swenson, 1948) состоит в удалении суженной (аганглионарной) зоны толстой кишки с наложением прямого внутрибрюшинного анастомоза или косого по Исакову (рисунок 3, а).
Хиатт (R. Hiatt, 1951) внёс существенную деталь в методику Свенсона. В начале производят лапаротомию (смотри полный свод знаний), затем мобилизацию резецируемого отдела толстой кишки в дистальном направлении, не доходя 2—2,5 сантиметров до анального отверстия, и внебрюшинную резекцию аганглионарного и расширенного участка. Через растянутый пальцами задний проход вводят окончатый зажим, которым захватывают стенку мобилизованной сигмовидной ободочной кишки и выворачивают её наружу. При этом образуется два цилиндра: наружный (прямая кишка, повёрнутая слизистой оболочкой кнаружи) и внутренний (низведённая сигмовидная ободочная кишка). Затем переднюю полуокружность прямой кишки рассекают через все слои, отступя на 1½—2 сантиметров от слизисто-кожного перехода. Через образовавшееся отверстие пинцетом подтягивают сигмовидную ободочную кишку. Накладывают узловые капроновые швы между серозно-мышечной оболочкой сигмовидной ободочной кишки и мышечным слоем прямой кишки. Затем рассекают заднюю полуокружность прямой кишки и заканчивают первый ряд швов анастомоза. Далее отсекают полностью сигмовидную ободочную кишку в соответствии с ранее намеченным уровнем резекции и накладывают второй ряд анастомоза кетгутовыми швами (через все слои обеих кишок). Анастомоз вправляют в заднепроходное отверстие.
При операции Дюамеля (В. Duhamel, I960) мобилизованную сигмовидную ободочную кишку перевязывают у места перехода её в прямую кишку двумя шёлковыми лигатурами. Слева от прямой кишки после рассечения париетальной брюшины создают тоннель между крестцом и задней поверхностью прямой кишки. Прямую кишку перевязывают дистальнее перевязанных лигатур, пересекают и ушивают наглухо. Затем по нижней полуокружности анального отверстия, отступя в глубину на 0,5 сантиметров от наружного края, отслаивают слизистую оболочку на 1,5 сантиметров и на этом уровне рассекают все слои прямой кишки (не повреждая внутреннего сфинктера) до соединения с просветом ранее сформированного тоннеля. Корнцангом, проведённым через образовавшийся тоннель, захватывают и низводят на промежность мобилизованную сигмовидную ободочную кишку. Подлежащую удалению аганглионарную зону и расширенную часть толстой кишки резецируют на уровне анального отверстия. Заднюю полуокружность низведённой сигмовидной ободочной кишки подшивают по краю раны у анального отверстия, а переднюю сшивают редкими швами с задней стенкой мобилизованной части прямой кишки. По предложению Г. А. Баирова на образовавшуюся «шпору» накладывают раздавливающий зажим, способствующий самостоятельному образованию анастомоза. Часть кишки между браншами зажима некротизируется и зажим сам отпадает (рисунок 3,6).
В современный клиниках нашей страны и за рубежом широкое распространение получила операция, предложенная итальянский хирургом Соаве (F. Soave, 1963). При этом методе операции производят циркулярный разрез серозно-мышечного слоя сигмовидной ободочной кишки на уровне 6— 12 сантиметров от переходной складки брюшины, после чего осторожно выделяют мышечный цилиндр дистального отдела кишки (не повредив слизистую оболочку!) до уровня внутреннего сфинктера заднего прохода. Толстую кишку низводят через мышечный цилиндр прямой кишки и отсекают, оставляя свободно висящий участок длиной 5—7 сантиметров Избыточную часть кишки отсекают вторым этапом через 15—20 дней после образования бесшовного анастомоза (рисунок 3, в).
Главное преимущество данного метода состоит в том, что кишку низводят через естественный анальный канал, исключая повреждение анатомических образований вокруг прямой кишки. Характер возможных осложнений зависит от метода операции. Наиболее частыми осложнениями являются перитонит, рубцовый стеноз анастомоза, недержание кала и мочи. Послеоперационное ведение больных такое же, как при резекции кишечника (смотри полный свод знаний Кишечник, операции).
Прогноз. При ранней диагностике и своевременной радикальной операции прогноз, как правило, благоприятный.
Мегаколон у взрослых
Этиология и патогенез. Гигантизм толстой кишки у взрослых недостаточно изучен. Встречаются мегаректум, мегасигма и мегаколон отдельно или их сочетания (мегаректум и мегасигма, мегаректум и мегагемиколон). Большая часть из этих состояний, очевидно, обусловлена врождёнными аномалиями нервной системы (чаще всего внутристеночных кишечных нервных ганглиев) или приобретёнными факторами (токсическое поражение нервных ганглиев при болезни Шагаса, нарушение пассажа по толстой кишке в результате органических сужений или препятствий, функциональный нарушения моторики кишечника вследствие резких эндокринных расстройств и заболеваний центральная нервная система). Ван-Дамме, Тодд (J. Van Damme, I. P. Todd) различают 3 вида Мегаколон у взрослых: врождённый (медленно прогрессирующее течение болезни Гиршспрунга); идиопатический, или функциональный (инертная прямая или вся толстая кишка); симптоматический, или органический (при стриктурах рубцового или опухолевого происхождения). Не совсем ясно, почему у ряда больных с таким врождённым состоянием клинические, проявления длительное время остаются скудными или слабовыраженными, а затем начинают прогрессировать во взрослом состоянии, приводя к инвалидности. Ещё менее известны причины нарушения рефлекторной регуляции моторной деятельности толстой кишки (идиопатический мегаректум или мегаколон), что обусловливает «инертность» кишечной стенки при скоплении большого количества содержимого у людей без видимых заболеваний. Вместе с тем функциональный нарушения такого характера у психически больных и в результате выраженных метаболических расстройств при микседеме или кретинизме достаточно понятны, так же как постепенное расширение и удлинение толстой кишки выше органических препятствий (опухоль, рубцовая стриктура).
Разнообразие причин Мегаколон у взрослых сказывается на морфологический проявлениях заболевания. Характерными являются резкое расширение и удлинение тех или иных отделов толстой кишки, значительное утолщение их стенки за счёт гипертрофии и гиперплазии, прежде всего мышечной оболочки. Нередко наблюдается резкое расширение и раздвоение каждой из лент ободочной кишки (tenia coli). В просвете кишки, кроме большого количества каловых масс, нередко определяются крупные мало смещаемые каловые камни, вызывающие изъязвления слизистой оболочки, видны рубцовые изменения всей стенки и брыжейки соответствующего отдела кишки. Так же как у детей, для болезни Гиршспрунга у взрослых характерно наличие суженного участка кишки на уровне аганглионарного сегмента (чаще в ректосигмоидном отделе). Протяжённость расширенного отрезка кишки обычно соответствует длительности и тяжести запоров и служит показателем степени декомпенсации моторной деятельности. При устранении причин гигантизма в большинстве случаев изменения со стороны стенки кишки подвергаются обратному развитию.
Клиническая картина. Тщательное изучение анамнеза при врождённом Мегаколон позволяет выявить наклонность к запорам с раннего детства. Эта наклонность постепенно нарастает и к 20—30 годам завершается полной декомпенсацией, выражающейся в отсутствии самостоятельного стула, увеличении живота, появлении симптомов интоксикации (потеря веса, резкая утомляемость и снижение трудоспособности, боли в животе, головные боли, одышка, сердцебиение, сонливость н тому подобное). Стул в таких случаях удаётся вызвать лишь путём приёма больших доз слабительных и систематическими клизмами. Нередко Мегаколон постепенно проявляется и нарастает у тех больных, которым в детстве были выполнены операции по поводу болезни Гиршспрунга, сопровождавшиеся улучшением состояния на несколько лет или десятилетия, а затем вновь произошла декомпенсация моторики толстой кишки. При приобретённых формах Мегаколон клинические, картина отличается лишь тем, что запоры, отсутствовавшие в детстве, появляются и нарастают в более старшем возрасте. Иногда удаётся установить связь возникновения запоров с перенесённым инфекционной или неврологический заболеванием, травмой, операцией.
Осложнения разнообразны. Удлинение и расширение толстой кишки может приводить к заворотам различных отделов; каловые камни вызывают изъязвления стенки кишки, которые могут осложняться перфорацией её. Длительные запоры, сопровождающиеся выраженной интоксикацией, приводят к расстройствам обмена (гипо и диспротейнемия, анемия, Отёки и тому подобное).
Диагноз ставят на основании клинические, картины и подтверждают рентгенологическое исследованием, которое позволяет определить различное расширение и удлинение толстой кишки, выявить наличие и протяжённость сужения кишки при аганглиозе или рубцовых и опухолевых стриктурах. Определённое диагностическое значение имеют также ректор оманоскопия (смотри полный свод знаний) и колоноскопия (смотри полный свод знаний); в трудных случаях дифференциальной диагностике может помочь биопсия стенки прямой кишки для оценки состояния интрамуральных нервных сплетений.
Лечение. Консервативные методы применимы при малых степенях нарушения моторной деятельности кишечника и отсутствии изменений общего состояния. Кроме того, они обоснованы при Мегаколон у больных с психическими и центральными неврологический нарушениями, обусловливающими развитие хронический запоров. Оперативное лечение эффективно в тех случаях, когда оно предусматривает устранение причины гигантизма кишки — удаление аганглионарной зоны, ликвидация стриктуры, иссечение опухоли, удаление или укорочение участка кишки с наиболее сниженной моторной активностью. Оперативное лечение применяют также при осложнениях Мегаколон — завороте кишки, перфорации кишечной стенки или непроходимости, обусловленной каловым камнем. При запущенных формах гигантизма, распространяющегося на всю или почти всю толстую кишку, целесообразно двухэтапное оперативное вмешательство. Сначала накладывают разгрузочную двуствольную трансверзостому на 3—6 месяцев За этот период в результате облегчения пассажа кишечного содержимого значительно улучшается общее состояние больного, большая часть кишки постепенно приобретает обычный просвет за счёт ликвидации обратимых изменений в стенке её. Чётко определяется зона, подлежащая удалению вместе с участком первичного поражения (аганглиоз, стриктура и тому подобное). При наложении трансверзостомы обязательно производят биопсию стенки кишки на большом участке для оценки состояния её на этом уровне и выявления возможного распространённого гипо или аганглиоза и выраженных дистрофических изменений. В дальнейшем (через 3—6 месяцев), учитывая результат разгрузки кишки по показателям повторного клинические, и рентгенологическое обследования, выполняют резекцию остающихся патологически изменённых отделов толстой кишки. Чаще всего удаляют сигмовидную ободочную кишку вместе с частью прямой кишки по типу передней резекции или выполняют операцию Дюамеля. Операции типа Свенсона, а тем более Соаве в различных модификациях у взрослых технически трудно выполнимы и потому не применяются.
При Мегаколон у взрослых с меньшей распространённостью поражения и малой выраженностью симптомов интоксикации после тщательного очищения кишки выполняют операции Дюамеля и резекцию кишки одномоментно. Главной задачей вмешательства в обоих случаях является удаление участка кишки, функциональный или органические поражения которого определяют развитие гигантизма вышележащих отделов. Вторая задача операции — сохранение рефлекторной зоны, обеспечивающей регуляцию дефекации и половой функции. Выполнение этой задачи лучше всего обеспечивается при операциях без мобилизации передней стенки анального канала. Поэтому предпочтительна передняя резекция или операция типа Дюамеля, а не брюшно-анальная резекция прямой кишки с низведением ободочной.
Операции по поводу Мегаколон у взрослых относятся к числу трудоемких и обширных, сопряжены с риском возникновения ряда осложнений (недостаточность швов, обменные нарушения и другие).
Прогноз при послеоперационном течении без осложнений для жизни и трудоспособности благоприятный.
Смотри, полный свод знаний Кишечник.
|
Исаков Ю.Ф.; Федоров В.Д.; Шнигер Н.У. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Маффуччи синдром |
⇓ Полный свод знаний. Том первый А. ⇓ |
Медиастинит ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |